認知症の原因とは? 種類別にわかる発症メカニズムと予防のヒント
「家族が認知症になるか心配だ」「物忘れが増えているが、認知症なのだろうか」など、高齢の家族がいる方にとって、認知症は関心が高いテーマなのではないでしょうか。<br /> <br /> 本記事は「認知症の種類」や、「認知症を防ぐための対策」などを解説します。認知症の仕組みを知ることは、早期の気づきや適切な対処につながるだけでなく、ご自身の健康管理や生活の質の向上にも役立ちます。<br /> <br /> 認知症を正しく理解し、できることから少しずつ予防を始めていきましょう。脳萎縮の原因と予防法 | 初期症状や治療法も詳しく解説
 394
394
脳萎縮とは?
脳萎縮とは、脳の容積や重量が減少する状態を指します。脳萎縮が進むと、認知機能が低下し、さまざまな症状が現れることがあります。主に神経細胞の死滅や白質(脳や脊髄の神経組織の一部)の減少によって引き起こされます。
脳萎縮のメカニズム
日本は超高齢化社会を迎え、脳卒中や認知症、パーキンソン病などの脳神経疾患が増加しています。これらの疾患では、脳の萎縮が広く見られます。
従来、脳萎縮の原因は神経細胞の死と考えられていましたが、それだけでは脳の体積減少を説明できませんでした。最近の研究では、病気の脳において、小胞体という細胞内の小器官に加わるストレスが脳萎縮に関与している可能性が示唆されています。老化した脳や病態脳では、神経の成長やシナプス形成が抑制され、脳萎縮が進行するとされています。
脳萎縮と認知症の関連
脳が萎縮することによる影響は、認知機能の低下、いわゆる認知症に繋がります。脳萎縮が認知症を引き起こす主な原因は、神経細胞の死滅や神経ネットワークの破壊です。
認知症は、アルツハイマー型認知症、レビー小体型認知症、前頭側頭型認知症など、さまざまなタイプがあります。特に、アルツハイマー型認知症では、側頭葉や前頭葉の萎縮が顕著で、これらの部位が記憶や思考に重要な役割を担っているため、病状が進むにつれて認知機能が大きく低下します。
また、脳萎縮が進むことで神経細胞の機能が低下し、神経伝達物質に異常が生じます。この異常が認知機能、特に記憶や学習に影響を与え、認知症の症状をさらに悪化させることがあります。
認知症の詳細については、こちらの記事もご覧ください。

脳萎縮の原因
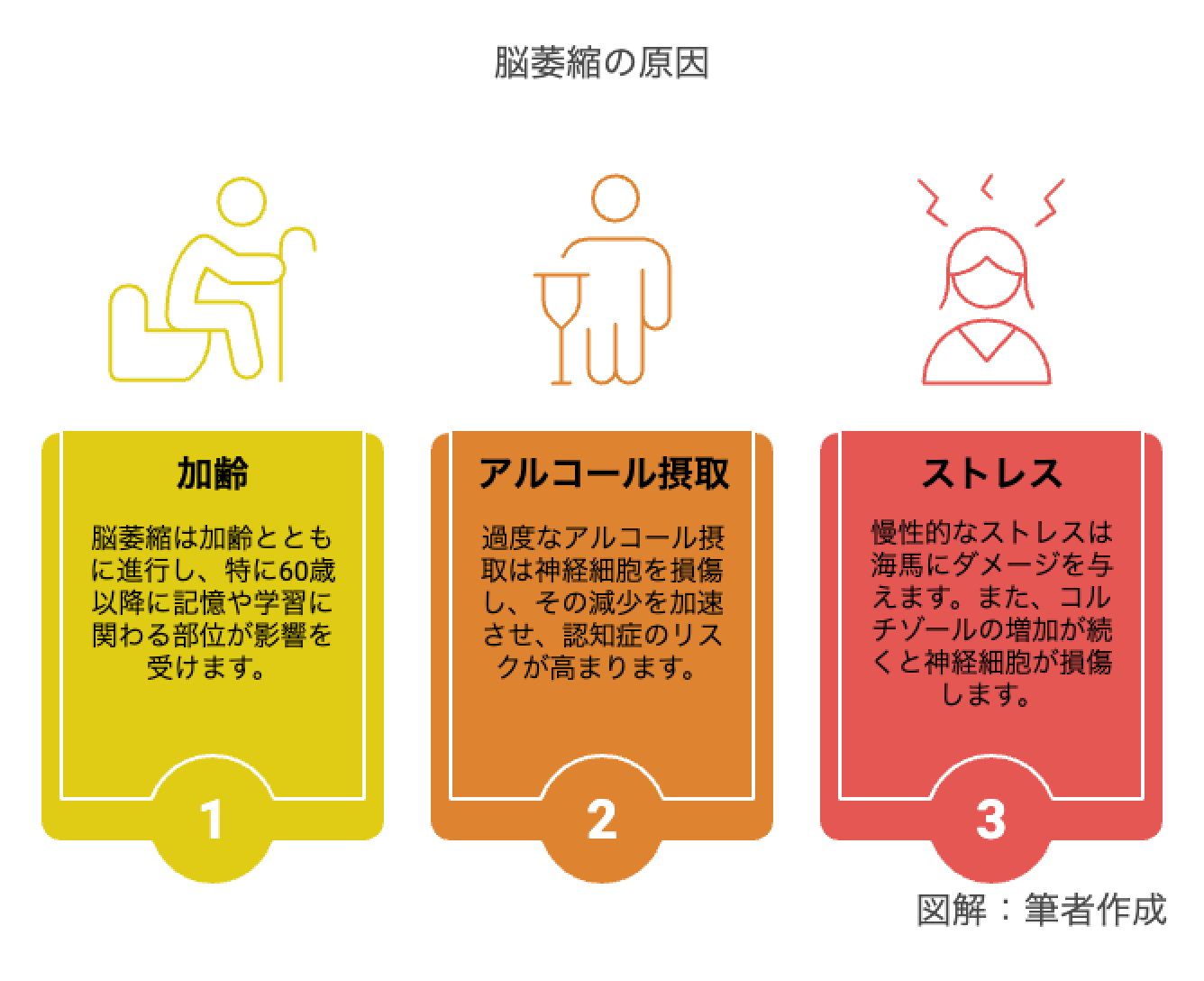
脳萎縮の原因には加齢、アルコールの過剰摂取、ストレスなどが挙げられ、脳血管障害や神経変性疾患も影響します。これらが脳の構造と機能に与える影響を詳しく解説します。
加齢による脳萎縮
脳萎縮は加齢とともに進行し、特に60歳以降に脳容量や重量の減少が進みます。特に前頭葉や側頭葉など記憶や学習に重要な部位の減少が多いと報告されています。神経細胞の減少により脳の体積が縮小するとともに、血流の低下も脳細胞の機能に影響を与えます。これらの変化が記憶力や認知機能の低下に繋がり、例えば、名前や場所を思い出しにくくなったり、複雑な作業が難しくなることがあります。
アルコールと脳萎縮
アルコールの過剰摂取は脳萎縮の原因の一つです。長期間の過度な飲酒は神経細胞を直接的に損傷し、細胞の減少を加速させます。これにより、認知症やアルコール性認知症のリスクが高まります。また、アルコールは記憶力や判断力、注意力にも影響を与えます。影響を軽減するために、適度な摂取を心がけましょう。
ストレスの影響
慢性的なストレスは脳に大きな影響を与え、特に記憶に関わる海馬にダメージを与えます。ストレスホルモンであるコルチゾールの増加が続くと、神経細胞が損傷し、脳萎縮が進行します。また、ストレスは脳の血流を乱し、酸素や栄養素の供給を妨げることもあります。これを防ぐためには、休息やリラクゼーション法、生活習慣を見直すことが大切です。
ストレスと脳の萎縮については、こちらの記事もご覧ください。
ストレスで脳が萎縮するって本当? そのメカニズムと幸せホルモン「セロトニン」について解説
ストレスは心だけでなく体にもさまざまな影響をもたらします。ストレスで胃やお腹が痛くなってしまうことはよく知られていますが、実は脳が萎縮することもわかっているのです。では、脳が萎縮すると具体的にどのような影響があるのでしょうか。今回はストレスが脳に与える影響や幸せホルモンと呼ばれるセロトニンを増やす方法などを紹介します。
脳萎縮に伴う認知機能障害の症状

初期症状
脳萎縮に伴う認知機能低下の初期症状はしばしば見過ごされがちで、軽い記憶力の低下や日常生活の不調として現れます。代表的な症状には、最近の出来事や会話を忘れる、新しい情報を覚えるのが難しくなる、注意力が低下する、複数作業が難しくなる、思考力や判断力が低下するなどがあります。こういった症状に気づいた場合、早い段階で医療機関を受診し早期対応することが、脳萎縮の進行を遅らせる鍵となります。
記憶力の低下については、こちらの記事もご覧ください。
記憶障害とは? 症状から原因、対処法、予防のポイントまで徹底解説
「最近、物忘れが増えてきている」「もしかして、これって認知症かな?」<br /> <br /> 高齢になり、そのように感じている人も多いのではないでしょうか。記憶障害とは、新しくものを覚えることや記憶を思い出すことが難しくなる状態です。認知症も記憶障害の原因の1つです。また、記憶障害には、食生活やストレスの蓄積、睡眠不足など、生活習慣が深く関わっているケースも少なくありません。<br /> <br /> この記事では「加齢による物忘れと記憶障害との違いは?」「記憶障害の原因は?」「どうやって対処すればいい?」といった疑問にお答えしていきます。記憶障害に関する不安を解決するヒントがわかる内容になっていますので、ぜひ最後までお読みください。
進行した場合の症状
認知機能障害が進行すると、次のような症状が目立つようになり、生活の質に大きな影響を与えてきます。
主な症状は、記憶力や判断力の著しい低下、日常生活の支障(例:自宅の場所を忘れる、時間や日付が分からなくなる)などです。また、言葉を選ぶのが難しくなったり、会話が理解できなくなることにより、孤立感を招くこともあります。さらに、人格や行動の変化(例:攻撃的になったり、無関心になる)や、感情のコントロールの難しさ、不安や抑うつが現れることもあります。
脳萎縮の診断方法
脳萎縮の診断にはいくつかの方法があります。主な診断方法は以下の通りです。

脳の画像検査
主な検査方法にはMRI(磁気共鳴画像法)とCT(コンピュータ断層撮影)があります。MRIは高解像度で脳の内部構造を詳細に映し出し、萎縮や血管異常の確認に適しています。一方、CTは迅速に広範囲の画像を取得でき、急性脳障害の診断に役立ちます。各検査にはそれぞれの特徴があり、どちらが優れているとは一概には言えません。最適な検査方法は、対象となる部位や症状、病歴などによって異なります。
検査の詳細が知りたい方は、こちらの記事もご覧ください。
CTとMRIの違いとは? 発見できる疾患などそれぞれの特徴を解説
画像検査といえば、多くの方になじみが深いレントゲン検査がまず挙げられます。レントゲンの他にも体内の状態を見ることができる画像検査としては超音波検査、CT、MRI、核医学検査などがありますが、それぞれ特性が異なります。この記事ではCT検査とMRI検査に焦点をあて、それぞれの特徴を解説します。
神経学的検査
神経学的評価は、脳萎縮による機能低下を測定する方法です。認知機能や運動機能の低下を確認するため、認知機能テスト、筋力テスト、反射テストなどを行い、脳のどの部分が影響を受けているかを明らかにしていきます。神経学的検査と画像検査を組み合わせて総合的に判断することで、脳萎縮とそれに伴う認知機能低下の評価と診断を行います。
認知症の検査については、こちらの記事もご覧ください。
認知症の検査ってどんなもの? 検査の種類や流れを徹底解説
「最近、親のもの忘れが増えてきている」「認知症の検査を受けた方が良いのか」。 そのように考えている方は多いのではないでしょうか。<br/><br/> 認知症の有無は、検査や問診をもとに医師が総合的に判断します。認知症の診断は、似た症状を持つ他の病気との見極めが重要であり、一般の方が自己判断するのは困難です。<br/><br/> そこで、本記事は「認知症の検査の内容や流れ」や「認知症と診断された場合の対応と予防策」などを解説します。検査を受けるか迷っているときに、落ち着いて判断するためのヒントが得られる内容になっているので、ぜひ最後までご覧ください。
最新の脳萎縮評価プログラムである「MVision health」による測定
世界的に有名な米国ジョンズホプキンス大学により、AI技術を駆使した最新の脳健康測定プログラムが開発されました。このプログラムは、30,000件以上の統計データをもとに、同年代と比較して脳の加齢による変化をチェックし、脳年齢を算出することができます。
さらに、脳卒中や認知症といった重大な疾患のリスクを予測し、予防につなげるための有用なプログラムとして、今後ますます重要な役割を果たすことが期待されています。
なお、この検査は「スマート脳ドック」とセットで受けることができます。
脳萎縮の予防とそれに伴う認知機能低下の治療
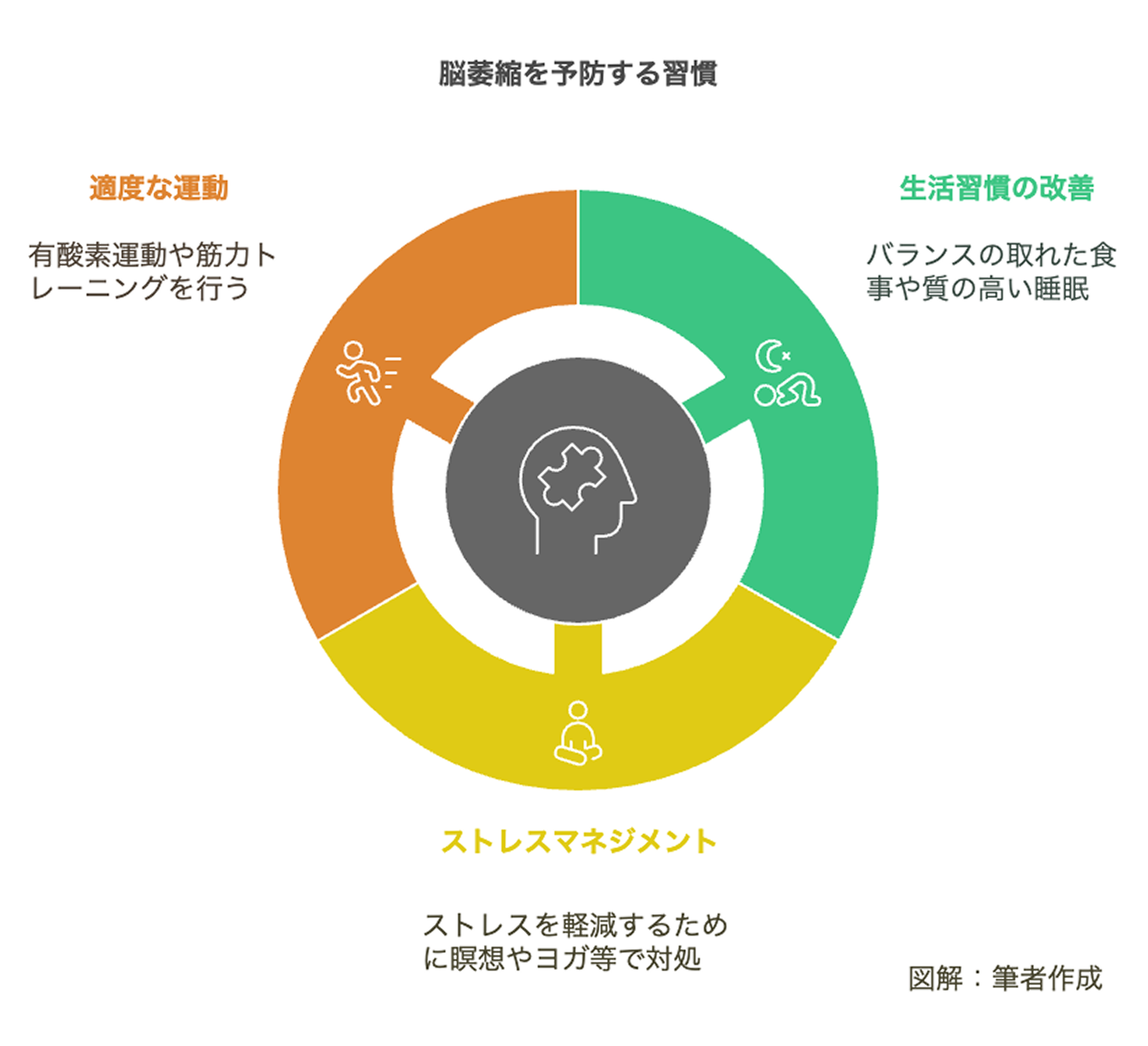
脳萎縮の予防には生活習慣の改善が有効です。また、脳萎縮に伴う認知機能低下を遅らせる薬物療法も存在します。以下で詳しく説明します。
生活習慣の改善
脳萎縮とそれに伴う認知機能低下の予防には、生活習慣の改善が大切です。バランスの取れた食事を心掛け、特に和食を中心とした食生活を意識しましょう。オメガ-3脂肪酸や抗酸化物質は、脳の健康に良い影響を与えます。また、質の高い睡眠も大切で、規則正しい睡眠スケジュールとリラックスタイムを心掛けましょう。
ストレスマネジメント
ストレスは脳萎縮のリスクを高めるため、効果的なストレス対策が必要です。まず、日常生活のストレス要因を特定し、対処法を考えることが大切です。例えば、仕事の負荷が高い場合はタスクの優先順位を見直したり、適宜休憩を挟んだりすると良いでしょう。リラクゼーション法としては、瞑想やヨガ、マインドフルネスで心身をリフレッシュし、深呼吸でリラックスすることも効果的です。
適度な運動
適度な運動は脳血流を改善し、酸素や栄養を効率よく届けるため、脳萎縮の予防や進行を遅らせる効果があります。また、神経新生を促進し、新しい脳細胞の生成を助けます。
おすすめの運動は有酸素運動で、ウォーキングやジョギング、サイクリングなどを定期的に行うと効果的です。
筋力トレーニングも効果的で、筋力を維持することで血流が良くなり、脳への血流も増加します。長時間の座りっぱなしを避け、こまめに体を動かすことが脳の健康を保つ鍵といえます。
薬物療法
薬物療法は、認知機能の低下を遅らせることが目的です。アルツハイマー型認知症には、コリンエステラーゼ阻害薬やNMDA受容体拮抗薬が使われ、神経伝達物質のバランスを改善します。さらに、抗酸化薬や抗炎症薬、ビタミンB群やオメガ-3脂肪酸なども脳の健康をサポートする可能性があります。ただし、薬物療法には副作用のリスクがあるため、医師と相談し、定期的な診察で治療効果を評価することが重要です。
脳萎縮の予防と健康的な老後のために
認知機能を維持するための習慣
脳萎縮を予防し認知機能を維持するためには、前述した予防法を習慣として取り入れることが大切です。また、新しいことに挑戦したり、社交的に過ごしたりすれば、脳を刺激し続けられます。
定期的な健康チェック
脳萎縮の予防と早期発見のために、定期的な健康チェックが大切です。まず、年1回の健康診断を習慣にし、血糖値、血圧、コレステロールをチェックして生活習慣病の発症リスクを確認しましょう。
人間ドックが気になっている方は、こちらの記事もご覧ください。
人間ドック、何歳から始めるべき? 「年齢×生活習慣」でわかる最適なタイミング
「人間ドックは何歳から受けるべきか」「どんな検査が受けられるのか」。人間ドックの利用を考えている方は、このような疑問を持っているのではないでしょうか。<br /> <br /> 人間ドックの受診は任意であり、義務付けられている検査ではありません。しかし、利用することで重大な病気の早期発見、早期治療につながるケースもあります。<br /> <br /> 本記事では年齢ごとの「人間ドック受診の目安」「おすすめの検査項目」などを解説します。人間ドックの疑問が解決できる内容になっているので、ぜひ最後までご覧ください。
まとめ:脳萎縮を理解し、予防するために
加齢とともに脳の神経細胞を失うことは避けられませんし、多くの人が脳委縮による認知機能低下を経験する可能性があります。しかし、効果的な治療法を十分に理解し、脳の健康に積極的に取り組めば、脳萎縮の進行を遅らせることが期待できます。健康で幸せな生活をできるだけ長く維持するために、努力する価値は十分にあります。
健康に関する正しい知識を身につけて、自分や家族の健康を守りましょう。
編集部までご連絡いただけますと幸いです。
ご意見はこちら
AIで認知症リスク因子とされる脳萎縮や
白質病変の状態を調べてみませんか?

・日本救急医学会専門医
・日本脳神経外科学会専門医・指導医
・日本脳神経外傷学会専門医・指導医
・日本脳卒中学会専門医・指導医
・日本認知症学会専門医・指導医
・日本脳ドック学会認定医
・日本がん治療認定医機構がん治療認定医
・日本医師会認定産業医
・臨床研修指導医
2007年 東北大学医学部医学科卒業
横浜市立大学大学院医学研究科で博士号取得
救急医療、脳神経外傷、認知症を専門とし、脳卒中・頭部外傷の急性期治療から慢性期の認知機能評価まで幅広く対応しています。ドイツ(チュービンゲン大学 統合神経科学センター)・米国(サウスカロライナ医科大学)での研究経験を活かし、臨床・教育・研究のバランスを重視した医療の実践に努めています。




