前立腺がんの余命と治療の選択肢|PSA検査や再発対策を解説
 0
0
この記事では、前立腺がんのステージごとの特徴や生存率、主な治療法、早期発見の方法などについて解説します。
前立腺がんとは? 余命にかかわる基礎知識
前立腺がんは、骨盤内の前立腺(膀胱や直腸、恥骨に挟まれた男性特有の臓器)に発生する悪性腫瘍を指します。加齢に伴って発症リスクが高まり、60歳以上の男性に発症しやすいのが特徴です。
ただし、初期の前立腺がんは症状がほとんどなく、進行してから発覚するケースが少なくありません。
近年、患者数が増加傾向にあり、がん検診をはじめとした定期的な検診や、違和感を覚えた時点での受診が重要です。
前立腺がんの特徴と進行
前立腺がんの進行は比較的ゆるやかですが、進行すると尿道の圧迫による排尿障害や血尿などがみられます。さらに進行すると、がんの転移により腰痛をはじめとした骨の痛みが生じることもあります。
治療にあたっては、がんの進行度や悪性度、健康状態などを考慮したうえで、適切な治療法が選択されます。
余命に影響する要因
前立腺がんの余命には、様々な要因が関係します。代表的なものは以下のとおりです。
- 腫瘍の増殖スピードや悪性度
- 前立腺内における腫瘍の広がり
- 周辺組織への浸潤、リンパ節や骨などへの転移の有無
- 選択される治療法(手術、放射線治療、ホルモン療法など)
- 患者の年齢や健康状態
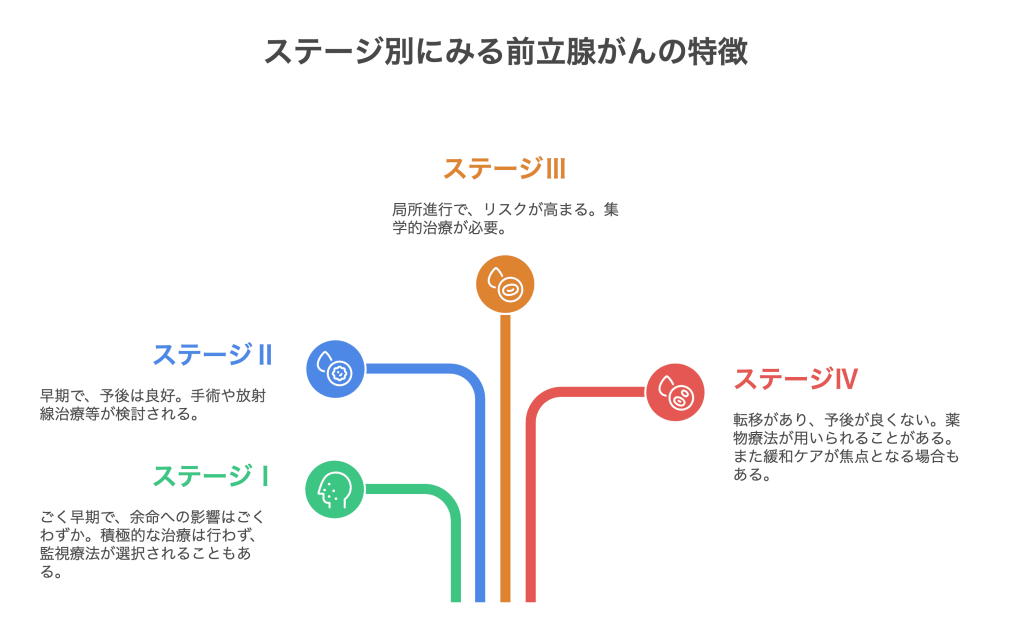
ステージ別にみる前立腺がんの余命と特徴
前立腺がんの進行度は、がんの大きさや周囲への広がり、ほかの臓器への転移の有無などによってステージⅠ〜Ⅳに分類されます。
ステージの分類によって治療方針や余命が異なるため、正確に把握する必要があります。
ステージⅠ(ごく早期)
ステージⅠは、ごく早期の前立腺がんであり、以下のような前立腺がんを指します。
- 直腸診や画像診断で発見できなかったがん
- 病変が前立腺の左右のいずれか片側にとどまっており、サイズが片側の半分を超えていないがん
- リンパ節やほかの臓器への転移がない状態であり、自覚症状に乏しい場合も少なくありません。
ステージⅠでは、余命への影響はごくわずかとされています。
前立腺がんの治療法としては手術、放射線治療、薬物療法が一般的です。早期の前立腺がんで、進行リスクが低いと判断された場合には、積極的な治療を行わずに経過を観察する「監視療法」が選択されることもあります。
定期的な健診や前立腺がん検診が早期発見につながる場合もありますが、検査で偶然発見される場合もあります。
ステージⅡ(早期)
ステージⅡは、がんが前立腺内にとどまっているものの、ステージⅠよりも病変が広がっている状態を指します。
具体的な条件を以下の通りです。
- 病変が前立腺の左右のいずれか片側にとどまっているものの、サイズが片側の半分を超えるがん
- 前立腺の左右両側にまたがっているがん
ステージⅠとⅡの前立腺がんは予後が良好であり、5年生存率(5年経った時点で生存している人の割合)は100%という報告もあります(参照:)。
ステージⅠやⅡの前立腺がんでは、以下のような治療法が検討されます。
- 手術
- 放射線治療
- 薬物療法
- 監視療法
PSA検査やグリーソンスコアなどの結果をもとに、適切な治療方針が選択されます。
ステージⅢ(局所進行)
ステージⅢは、がんが前立腺にとどまらず、膀胱や周辺の筋肉、直腸などの組織に広がっている状態を指します。
ステージⅠやⅡと比べてリスクが高く、5年生存率は約99%という報告もあります(参照:)。
ステージⅢではがんの進行を引き起こすリスクが高く、監視療法は適応となりません。
一般的には、手術や放射線治療、薬物療法などを組み合わせた「集学的治療」が実施されるケースが多いです。
ステージⅣ(転移あり)
ステージⅣでは、前立腺がんが病変の近くのリンパ節や骨、ほかの臓器へ転移している状態を指します。
判定では原発巣の大きさよりも、遠隔転移やリンパ節転移の有無などが重視されます。
転移があるケースでは、手術や放射線治療などはあまり選択されず、薬物療法(ホルモン療法や抗がん剤など)が用いられるケースが多いです。
ステージⅣの前立腺がんでは予後が悪く、5年生存率は約53%まで低下すると報告されています(参照:)。
薬物療法による治療は長期にわたることもあり、副作用や精神的なストレスに悩まされるケースも少なくありません。そのため、がんの治療に合わせて、心身の痛みを和らげる緩和ケアや支持療法が行われる場合があります。
前立腺がんの主な治療法と選び方のポイント
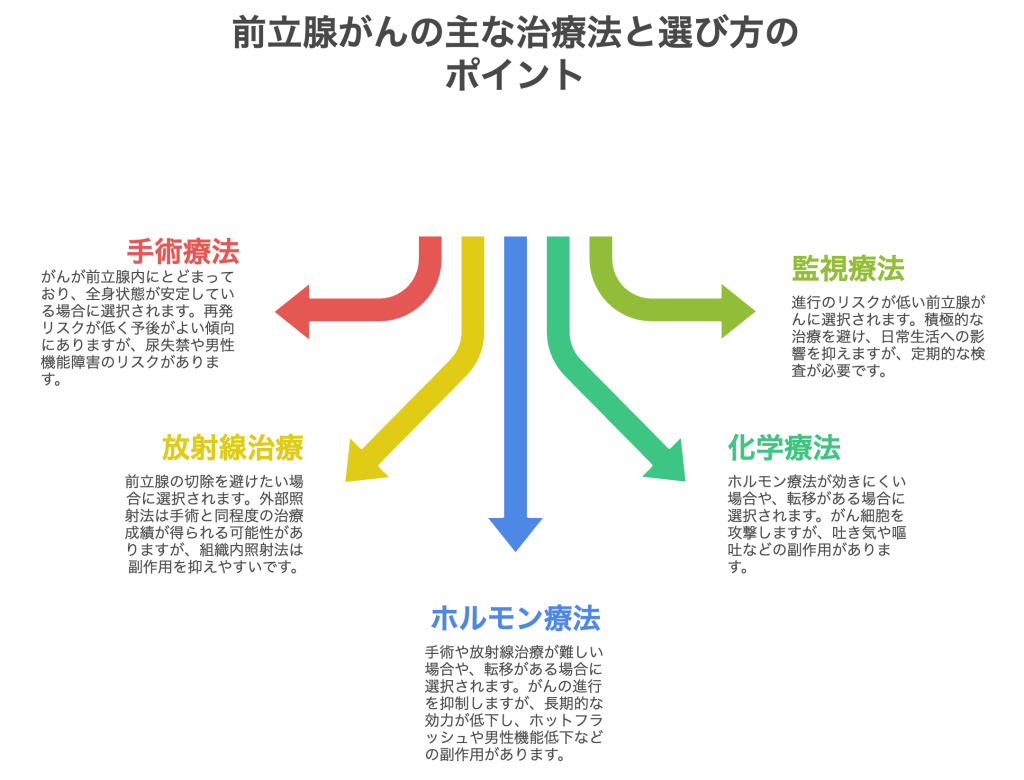
前立腺がんの治療では、主に以下のような治療法が選択されます。
- 手術
- 放射線治療
- ホルモン療法
- 化学療法
ステージ分類によって治療法は異なり、余命に影響が出る可能性があります。また、治療法によって起こりやすい副作用も異なります。
治療法によってどのような影響が出るか、そのリスクを知ったうえで、自分に適した治療法を選択することが大切です。
手術療法(前立腺全摘除術)
前立腺がんの手術では、一般的には前立腺全摘除術が選択されます。
前立腺全摘除術では、前立腺と精嚢(せいのう)を摘出し、膀胱と尿道をつなぎ合わせる治療が行われます。
がんが進行している場合には、リンパ節を切除する場合もあります。
手術の適応は、がんが前立腺内にとどまっていて、全身状態が安定している場合に限られます。術後は再発リスクが低く、予後がよい傾向にあります。
ただし、手術は周囲の神経や尿道括約筋を傷つける可能性があり、尿失禁や男性機能障害(勃起のしづらさや、射精できないなどの変化)を引き起こすリスクがあります。
年齢や生活スタイル、合併症などを考慮したうえで、選択することが重要です。
放射線治療
放射線治療は、高エネルギーの放射線を用いた治療法です。
前立腺がんの放射線治療には、身体の外から放射線を当てる外部照射法と、前立腺内に小線源(シード)を挿入する組織内照射法(密封小線源治療)があります。
外部照射法による放射線治療では前立腺を切除しませんが、患者の状態によっては手術と同程度の治療成績が得られるとの報告があります。
毎日少しずつ前立腺がんに放射線を当てるため、治療が終わるまでに1か月半程度を要するのが特徴です。
組織内照射法では、がんの近くにシードを挿入し、患部だけを狙って放射線を当てられることから、被ばくによる副作用を抑えやすいと言われています。実施にあたっては数泊の入院で済むというメリットもあります。
ただし、組織内照射は早期の前立腺がんを対象とするのが一般的であり、リスクの高いケースではホルモン療法や外部照射法との併用が検討されます。
放射線治療による副作用は、3か月以内に生じる急性期症状と、それ以降に生じる晩期症状に分類されます。
急性期の副作用では、頻尿、排尿や排便の際の痛み、排尿のしづらさなどを自覚する場合が多いとされています。
晩期の副作用では、排便時の出血や血尿、勃起障害、精液量の減少などがみられます。
ホルモン療法
ホルモン療法は薬物療法の1つです。
前立腺がんは、アンドロゲン(男性ホルモン)の作用によって進行する性質があります。そのためホルモン療法では、治療薬によってアンドロゲンの分泌を減らしたり、作用を妨げたりすることで、がんの進行を抑えます。
ホルモン療法は、手術や放射線治療が難しい場合や、リンパ節やほかの臓器に転移している場合に実施されるケースが多いです。
ただし、長期的に続けていると効力が低下する傾向があります。ホルモン療法単独で前立腺がんの根治するのは難しいとされ、放射線治療と併用されることがあります。
また、ホルモン療法を行うとホルモンバランスが乱れ、以下のような副作用があらわれる可能性があります。
- ホットフラッシュ(のぼせ、ほてりなどの更年期障害に似た症状)
- 男性機能の低下(勃起障害、性欲の低下など)
- 女性化乳房(乳房が大きくなる)
- 骨への影響(骨密度の低下、骨折リスクの上昇)
多くの場合、治療の継続により症状の軽減が期待されますが、改善されない場合は治療薬の変更や中止が必要となる場合もあります。
化学療法
化学療法は、細胞障害性抗がん薬(抗がん剤)を使用して、がん細胞を攻撃する治療法です。
一般的には、ホルモン療法が効きにくい場合や、転移を伴う前立腺がんを治療する場合に選択されます。
抗がん剤を使用すると、吐き気や嘔吐などの副作用が見られますが、治療薬や個人の体質による差が大きいとされています。
副作用の重さによっては化学治療を継続することが難しいケースもあるため、起こり得る症状を事前に把握しておくことが重要です。
抗がん剤を使用する際は、前もって医師や薬剤師に確認しておきましょう。
監視療法
監視療法は、あえて積極的な治療をおこなわずに定期的に経過を観察し、がんの進行を見守る方法です。
主に、前立腺内にとどまっていて、進行のリスクが低い前立腺がんに対して実施されます。
排尿障害や男性機能障害などの合併症が生じることはないため、日常生活への影響を抑えやすいのが監視療法を選択するメリットと言えます。
ただし、定期的な受診が必要であり、以下の検査が実施される場合があります。
- 直腸診
- PSA検査
- MRI検査
- 生検
経過観察中に異常が認められた場合は、手術や放射線治療などの実施が検討されます。
早期発見で予後はどう変わるか
前立腺がんは、自覚症状に乏しい傾向があり、早期発見には定期的な検査が重要です。
前立腺がんの早期発見は、予後や健康状態の維持に役立ちます。
ここからは、予後の判定において重要なPSA検査とグリーソンスコアについて解説します。
PSA検査とグリーソンスコアの重要性
PSA検査とは、PSA(前立腺でつくられるたんぱく質)が血液中にどれだけ含まれているか調べる検査です。
PSAは前立腺で産生されるタンパク質(前立腺特異抗原)で、前立腺がんや前立腺肥大症、前立腺炎などを発症すると上昇することがあります。血液中の濃度は前立腺疾患のリスク指標として利用されます。
ただし、前立腺肥大症や前立腺炎などによってPSAが上昇したり、値が低い場合でも前立腺がんが見つかったりするケースもあります。
正確な診断には、画像検査や生検などの追加検査が必要です。
頻尿や血尿、排尿時の痛みなど、普段と異なる違和感を覚えたら、医療機関を受診することが大切です。学会のガイドラインでは、50歳以上の男性はPSA検診を受けることが推奨されています。このような症状がなくても、まだ検査を受けたことがないという方は、お近くの泌尿器科で相談してみましょう。
グリーソンスコアは、がんの悪性度を評価するための指標です。
前立腺がんの組織を採取し、腺管の形態(分化度)を観察して主要な二つのパターンを数値化し、その合計によって悪性度を評価します(例:3+4=7)。
グリーソンスコアは、治療方針の決定に資する重要な指標の1つです。

早期発見のメリットと予後の改善
前立腺がんを早期発見できれば、監視療法や手術、放射線治療などの中から、個人の生活状況に適した治療方法を選ぶことができます。
また、早期発見できれば、病気の完治や再発予防につながる可能性が高まるほか、治療による生活の質の低下を抑えられることにもつながるとされています。
気になる症状があれば、できるだけ早く医師に相談することが大切です。
がんに不安を感じる方は、人間ドックやがん検診を活用するのも1つの手です。
また、前立腺がんに限った予防法ではありませんが、以下のような生活習慣の見直しもがんの予防につながるでしょう。
- 禁煙する
- 飲酒を控える
- 栄養バランスのよい食事をとる
- 身体を動かす
- 肥満を避け、適正体重を保つ
一度に直すのではなく、少しずつ習慣に変えていきましょう。
治療後の経過観察と再発時の対応
前立腺がんは、がんの中では比較的予後がよいとされていますが、治療後はがんの進行や再発に注意する必要があります。
治療後の定期的な受診は、再発の早期発見につながり、健康状態の維持に役立つでしょう。
PSA再上昇と再発時の判断
治療後の再発は、画像検査ではなくPSA値の上昇から発覚するケースが多いです。
したがって定期的に受診し、PSAを測定することは早期発見に重要です。
治療後にPSA値が急激に上昇したり、期間を空けて測定しても一定の値を超えていたりする場合は、再発の可能性が高いという指摘もあります。
再発時の治療法は、初回の治療内容によって異なるのが特徴です。
手術を行った場合は、放射線治療やホルモン療法の治療が検討されますが、リスクが高い場合には併用が実施されるケースもあります。
放射線治療では、経過観察やホルモン療法の実施などが検討されます。
ホルモン療法では、ほかの治療薬へ変更する場合や、化学療法を行う場合もあります。
ホルモン抵抗性がんとその後の対応
前立腺がんの一部には、「去勢抵抗性前立腺がん」と呼ばれる、ホルモン療法による効果があまり期待できないがんがあります。
去勢抵抗性前立腺がんを治療する際には、新規アンドロゲン受容体シグナル阻害薬や抗がん剤などの薬剤の使用が検討されます。
前立腺がんの転移が骨に限定されている場合は、放射線医薬品を用いた内用療法が実施されることもあります。
また、前立腺がんに影響を与える遺伝子に変異がないか確認し、遺伝子変異に有効性がある分子標的薬や免疫チェックポイント阻害薬の使用も検討されます。
まとめ:余命と向き合い、自分らしく生きるために
前立腺がんは、進行が比較的緩やかであり、手術や放射線治療などで治療可能な場合には良好な予後が期待できます。
ただし、前立腺がんは自覚症状に乏しいケースもあり、気づいたときに進行しているケースも少なくありません。
前立腺がんの早期発見は、様々な治療法の選択や、個人に適した治療法の選択につながります。
少しでも違和感を覚えたら、ためらわずに医療機関を受診することが大切です。
前立腺がんが気になる方は、生活習慣の見直しや人間ドックやがん検診の活用も選択肢となります。
早期発見と早期治療、再発予防に取り組み、健康の維持につなげましょう。
編集部までご連絡いただけますと幸いです。
ご意見はこちら
スマホでかんたんスマートに。
脳の健康状態を調べてみませんか?

同年4月 静岡赤十字病院初期臨床研修医
2012年4月 慶應義塾大学病院初期臨床研修医
2013年4月 慶應義塾大学泌尿器科学分野助教
2014年4月 独立行政法人国立病院機構 栃木医療センター 泌尿器科
2015年4月 東京医科大学泌尿器科学分野 後期臨床研修医
2017年4月 東京医科大学泌尿器科学分野 助教
2018年6月 山王病院泌尿器科
2019年4月 東京国際大堀病院泌尿器科
2021年10月 新松戸中央総合病院泌尿器科
現在に至る。
泌尿器科専門医
泌尿器科指導医
ロボット手術認定医(da Vinci, Hugo Ras system)
緩和ケア研修会修了
日本Men's Health医学会 テストステロン治療認定医