家族のための見当識障害対処ガイド|症状の理解と正しい接し方
 19
19
高齢のご両親のこのような行動に不安を覚える方も多いのではないでしょうか。見当識障害は、自分が置かれた時間や場所、人などを認識する力が低下している状態です。 本記事は見当識障害について、発症の原因や、日常でできる対応や接し方などについて解説します。ぜひ最後までご覧ください。
見当識障害とは
見当識障害は、自分が「いつ」「どこにいるのか」「誰といるのか」などを正しく認識する力が低下している状態です。まずは、見当識障害の定義について解説し、他の疾患との違いを見ていきましょう。
見当識障害の定義と認知症との関係
見当識とは「時間」「場所」「人間関係」などを正確に把握する能力です。
これらの能力が弱まった状態を見当識障害と呼びます。認知症の初期に見られることが多く、症状は進行する可能性があります。
特にアルツハイマー型認知症は、初期から時間や場所の感覚があいまいになることがあるため、注意が必要です。
見当識障害が生じると、日常生活が困難になるケースがあり、家族にも大きな負担がかかります。重要なのは、早い段階で気づいて適切なサポートを行うことです。
せん妄など他疾患との違い
見当識障害は、認知症やせん妄など、様々な疾患によって生じる恐れがあります。
せん妄とは、病気や薬の影響などで、一時的に意識や認知機能が乱れている状態です。
認知症の症状と似ているため、混同されることがありますが、原因や仕組みは異なります。
認知症と、せん妄の違いは以下の通りです。
| 項目 | せん妄 | 認知症 |
| 発症形式 | 急にあらわれる (数時間から数日) |
ゆっくり進む (数か月から数年) |
| 経過と持続期間 | 一時的な症状であり、波がある | ゆっくりと進行し、長い時間をかけて悪化する |
| はじめに出る症状 | 注意がそれ、ぼんやりする | もの忘れが目立つ |
| 注意力 | 集中できなくなる | 初期は目立たないことがある |
| 意識の状態 | 変動する | 正常である |
| 発症の原因 | 多い | 少ない |
認知症はゆっくり進行し、記憶力や見当識に関する機能が低下します。一方、せん妄は急激に意識の変化が起こります。症状は一過性であることが多く、回復する可能性があるのが特徴です。
また、見当識障害は、脳卒中や頭を強く打った時(頭部外傷)にも見られることがあります。これらは発症の原因や仕組みが異なっており、治療や対応方法も、各疾患によって変わります。
見当識障害の症状と進行
見当識障害の症状には、どのようなものがあるのでしょうか。症状はどのように進行し、生活にどのような影響があるのかを解説します。
時間、場所、人の認識障害
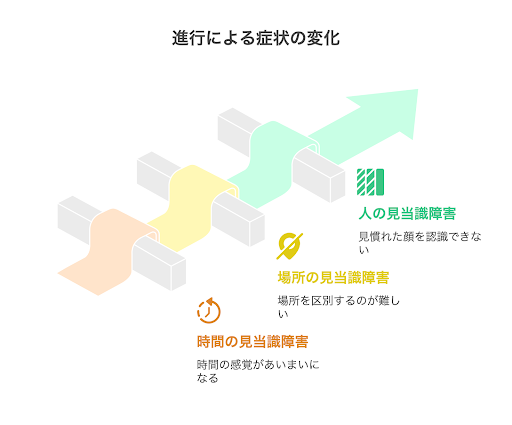
認知症による見当識障害は、「時間の認識」「場所の認識」「人の認識」の順に症状が進行すると言われています。具体的な症状の例は以下です。
| 症状 | 例 |
| 時間の認識 | ・昼夜逆転する ・日付がわからなくなる ・時間がわからなくなる |
| 場所の認識 | ・歩き慣れた道で迷う ・今いる場所がわからない ・自宅にいても、自宅にいることを認識できない |
| 人の認識 | ・知人の名前がわからない ・家族の名前がわからない ・家族を認識できていない |
これらの症状は、日常生活に影響を及ぼすケースがあります。家族に負担が生じることもあるため、事前に「どのような対応が適切か」を知っておくことが重要です。
進行による症状の変化とリスク
認知症による見当識障害は、初期の段階においても、「今は何時か」「今日は何日か」といった時間や日付の感覚があいまいになると言われています。
症状が進むと、場所や人を認識する機能も低下するようになります。時間の感覚が次第に失われ、いつもの日課や、1日の流れがわからなくなることがあるため、注意が必要です。
また、自宅と外出先の区別がつかなくなったり、家の近隣を目的もなく歩き回ったりするケースがあります。一般的に「徘徊」と言われ、場所の感覚がわからなくなることで起こる症状です。
人の認識力が低下することで、家族や介護者の顔がわからなくなり、不信感や混乱につながることもあります。本人が安心して生活できるように、注意深い見守りとサポートが必要です。
見当識障害の主な原因や症状に関連する要因
ここからは、見当識障害の原因と、症状に関連する要因を解説します。
- 認知症や脳卒中などの疾患、脳の機能低下
- 環境変化やストレス
認知症や脳卒中などの疾患、脳の機能低下
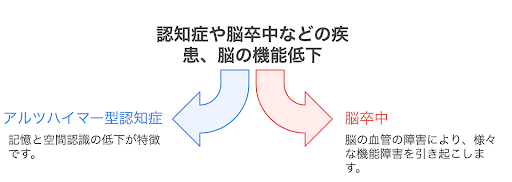
見当識障害の代表的な原因として、認知症と脳卒中などが挙げられます。
認知症にはいくつかの種類があります。アルツハイマー型認知症の割合が多く、記憶や空間認識の機能が低下しやすいのが特徴です。
脳卒中は、脳の血管が詰まったり、破れたりすることで、脳の機能に障害が生じる病気です。障害の生じる部位によって、記憶や見当識、運動機能など様々な障害が出ます。
どちらの病気も、早めに気づいて適切な治療や対応をすることが重要です。早めに対処することで、症状の進行をゆるやかにし、日常生活への影響を抑えられる可能性があります。
環境変化やストレス
認知症による見当識障害がある方は「徘徊」や「昼夜逆転」などの症状があらわれることがあります。これらは、環境やストレスなどがきっかけで発生する、あるいは悪化する恐れがあるため、注意が必要です。
例えば、認知症の方は、引越しや入院といった生活環境の変化により、見当識が一時的に混乱することがあります。
また、認知症の症状が進むと、人を認識する能力が低下することがあります。環境の変化への対策は以下の通りです。
- 引越しの際には、事前に新しい環境について詳しく説明する
- 入院する時や施設に入る時には、使い慣れたものや思い出の品を持ち込む
環境に配慮することで、見当識障害による症状を落ち着かせられる可能性があります。また、家族構成の変化や、新しい介護スタッフとの関わりなど、人間関係の変化はストレスのきっかけになることがあるため、注意しましょう。
日常でできる対応、接し方
ここからは、見当識障害のある方と関わる上で、日常生活の中でできるサポートや工夫をご紹介します。
症状を少しでも和らげ、不安を減らすためには、周囲のあたたかい関わりと、安心できる環境づくりが大切です。詳細を見ていきましょう。
環境の工夫(時計、カレンダーなど)
見当識障害がある方は、時間や場所の認識が難しいケースがあります。
そのような場合、日常生活の中に視覚的にわかりやすいツールを取り入れましょう。時間や日付を意識しやすくなり、生活リズムの維持や安心感の確保につながります。
具体的なツールとその活用方法の例は、以下の通りです。
| ツール | ポイント |
| 大きなカレンダー | 日付や曜日が大きく表示されたものを選ぶ リビングや寝室など目につきやすい場所に貼る |
| デジタル時計 | 文字が大きく、午前と午後の区別がつきやすいものを選ぶ 枕元やダイニングテーブルの近くなど、よく見る場所に設置する |
| テレビ | テレビ番組を見ることで時間をさりげなく確認できる |
カレンダーや時計は、誰でもすぐ見える場所に置くことが大切です。また、日中はカーテンを開けて日光を浴びやすくし、夜は閉めて暗くすることで時間のメリハリがつきやすくなります。
接し方と言葉がけのポイント
見当識障害のある方に接する時は、相手を「わかろうとする姿勢」が大切です。混乱した様子が見られても、否定しないよう心がけましょう。
以下は、見当識障害による症状に対する対応例です。
- 繰り返し尋ねられる時も肯定的な言葉で返す
- 会話の中に時間や場所をさりげなく取り入れる
例えば、会話中に「もう9時ですね」「朝ご飯を食べましょう」など、自然と時間がわかるような配慮をすると、相手も安心しやすくなるでしょう。
また、繰り返し時間や場所を尋ねられても、穏やかに対応することで、相手に安心感を与えられます。結果として「不安感」や「何度も同じことを聞く」といった症状が落ち着くことにつながるでしょう。
家族、介護者の心理的支援
見当識障害を持つ方の介護は、家族にとって長期的なストレスを伴うことがあります。介護する側の心理的健康を保つためにも、定期的にストレス解消を図ることが重要です。ポイントは以下の通りです。
- 友人に悩みを相談する
- 地域の支援グループや介護コミュニティ活用する
- カウンセリングをはじめとした専門家に相談する
具体的な相談窓口には、地域包括支援センターが挙げられます。地域包括支援センターは、各市町村に設置されている介護の相談窓口です。介護についてのアドバイスや、介護サービスの調整をする役割を担っています。
こうした支援を適切に活用することで心理的負担を軽減でき、無理のない介護を続けられるでしょう。
見当識障害の予防方法
認知症による見当識障害は、日常の習慣や工夫によって進行をゆるやかにし、リスクを減らすことができると言われています。
ここでは毎日の生活の中で実践しやすい予防策をご紹介します。無理のない範囲で取り入れ、少しでも安心して過ごせる時間を増やしましょう。
生活リズム、運動、食事習慣
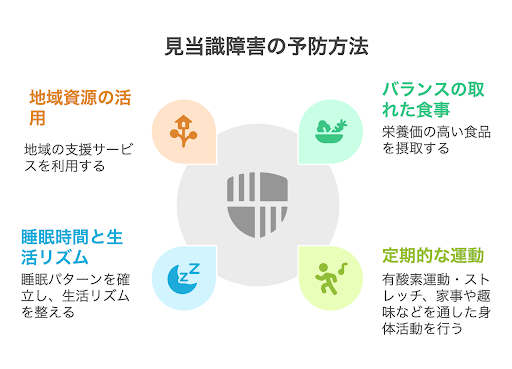
認知症による見当識障害を予防するためには、食事や運動などの生活習慣を整えることが重要です。それぞれのポイントは以下の通りです。
| 項目 | 内容 |
| 食事 | 栄養バランスの取れた食事をとる 青魚、緑黄色野菜、大豆製品などを積極的に摂取する |
| 運動 | 有酸素運動や散歩、ストレッチを行う 家事や趣味などを通して身体活動を行う |
| 生活リズム | 一定の睡眠時間を確保して、生活リズムを整える できるだけ、同じ時間に食事をとることで、生活リズムを整える |
地域資源、制度の活用
見当識障害の予防には、地域の介護サービスや支援制度を活用することが大切です。
例えば、高齢者が活用しやすい制度の例として、介護保険が挙げられます。以下は介護保険によるサービスの一例です。
| サービス名 | 内容 |
| デイサービス | 日中の活動や交流を通じて生活リズムを整えることにつながる |
| 認知症デイサービス | 認知症の方に特化した支援が受けられ、安心して活動できる |
| ショートステイ | 一時的な宿泊が可能で、介護者の負担軽減にもつながる |
| 訪問介護 | ホームヘルパーが自宅を訪問し、身の回りの支援や見守りを行う |
また、地域包括支援センターでは、見当識障害の予防に役立つ情報や、介護者へのサポートが提供されています。このような制度やサービスを利用することで、ひとりで抱え込まず、適切な支援を受けられます。
まとめ見当識障害の理解と適切な対応
見当識障害は、時間や場所、人間関係などの認識が低下している状態であり、認知症にも関連しています。見当識障害の予防方法として、生活リズムの整備や運動、バランスの取れた食事などが挙げられます。
無理のない介護を続けるためには、地域の相談窓口や公的制度を活用しましょう。
「将来、認知症にならないか心配だ」「健康リスクを知りたい」といった方は、脳ドックで認知症のリスクを確認しておくのも良いでしょう。
「脳健康度AI解析(MVision health)」は、過去3万件以上のビッグデータを元に開発したAIにより、脳の萎縮の具合と、脳血管の健康度(白質病変の量)を数値化できます。
経年変化やリスク傾向を把握することで、健康な脳を維持するための早期対応にも役立つでしょう。
編集部までご連絡いただけますと幸いです。
ご意見はこちら
スマホでかんたんスマートに。
脳の健康状態を調べてみませんか?

・日本救急医学会専門医
・日本脳神経外科学会専門医・指導医
・日本脳神経外傷学会専門医・指導医
・日本脳卒中学会専門医・指導医
・日本認知症学会専門医・指導医
・日本脳ドック学会認定医
・日本がん治療認定医機構がん治療認定医
・日本医師会認定産業医
・臨床研修指導医
2007年 東北大学医学部医学科卒業
横浜市立大学大学院医学研究科で博士号取得
救急医療、脳神経外傷、認知症を専門とし、脳卒中・頭部外傷の急性期治療から慢性期の認知機能評価まで幅広く対応しています。ドイツ(チュービンゲン大学 統合神経科学センター)・米国(サウスカロライナ医科大学)での研究経験を活かし、臨床・教育・研究のバランスを重視した医療の実践に努めています。




