子宮頸がんワクチンを受けるべきか|後悔しないための判断基準とは
 1
1
本記事では、子宮頸がんワクチンの必要性や得られる効果、副反応のリスク、現状のデータ、公費助成などの費用面について幅広く解説します。子宮頸がんワクチンについて正確かつ最新の情報を把握し、自分にとって本当にワクチン接種が必要かどうかを慎重に判断していきましょう。
子宮頸がんワクチンは受けるべき?【結論と判断基準】
「子宮頸がんワクチンを受けた方がいいのか迷っている」という方のために、年代ごとに推奨度とその理由を以下の表にまとめました。
| 年代 | 推奨度 | 理由 |
| 10代 | 高 | 性交渉前の接種が効果的とされ、思春期は免疫反応が高く出やすい傾向がある |
| 20代 | 中~高 | キャッチアップ接種の対象年齢であり、性交渉経験済みでも接種が推奨される場合がある |
| 30代 | 中 | キャッチアップ接種の対象年齢だが、公費接種の終了時期には注意が必要である |
| 40代以降 | 低 | 予防効果に関するエビデンスは十分ではないとされる |
10代・未性交渉の方は「強く推奨されている」、20代以上は「状況により推奨されることがある」、すでにHPV感染がある場合は「個別判断が必要」となります。
10代・未性交渉の方は受けるべき
10代でまだ性交渉の経験がない方は、子宮頸がんワクチンの接種が強く推奨されています。日本では公費による定期接種の対象となっており、特に小学校6年生から高校1年生相当の女子は原則、公費による無料接種の対象です。ヒトパピローマウイルス(HPV)への感染は性交渉をきっかけに起こりますが、未感染の時期は接種による予防効果が高いとされ、将来的な子宮頸がん発症リスクを減らせる可能性があります。加えて、世界的にもこの年齢層での接種が効果的とする研究報告が多くあります。
20代以上・性交渉経験ありの方は条件付きで受けるべき
20代以上の方や、既に性交渉経験のある方については、子宮頸がんワクチンによって現時点で感染していないHPV型の感染予防、発症予防の効果が期待できます。ただし、すでに感染しているHPV型についてはワクチンの効果が限定的になる場合もあるため、すべての人に同じ効果が得られるわけではありません。
最新のHPV検査では、ハイリスク型の感染の有無に加え、16型・18型かどうかを判定できる簡易ジェノタイプ検査に対応する医療機関もあります。ワクチンの接種を検討する際は、婦人科や専門医に自分の状況を相談するのが安心です。
1997年度から2008年度の間に生まれ、2022年4月から2025年3月末までの間にHPVワクチンを1回以上接種したことのある女性は、公費でキャッチアップ接種ができます。
すでにHPV感染している方は新たな予防効果は限定的なので個別に判断する
すでにヒトパピローマウイルス(HPV)に感染していることが判明している方の場合、ワクチンによる新たな予防効果は限定的だと考えられています。ワクチンは主に未感染のHPV型に対する免疫を作ることを目的としているため、既に感染しているHPV型への効果は乏しいとされています。
しかし、HPVには様々な型があり、複数の型に感染するリスクも存在します。他のHPV型への新たな感染予防に一定の意義がある可能性があるため、受けるかどうかは医師と十分に相談し、個別の状況に合わせて判断しましょう。不安な場合は婦人科や専門外来での相談が推奨されます。
子宮頸がんワクチンで得られる予防効果とは?
子宮頸がんワクチンによる予防効果は、主にがんの原因となる特定のHPV感染を防ぐ点にあります。ここでは、子宮頸がんとウイルスとの関係や、ワクチンの具体的な効果について詳しく解説します。
ヒトパピローマウイルス(HPV)と子宮頸がんの関係
ヒトパピローマウイルス(HPV)は、子宮頸がんの最大の原因とされています。このウイルスは主に性交渉を通じて感染するものであり、性交渉を一度も経験したことがない方を除けば、多くの女性が生涯のうちに一度は感染すると言われています。
HPVには100種類以上の型があり、その中でも子宮頸がんの発症リスクが特に高い「高リスク型」が存在します。例えばHPV16型や18型は、子宮頸がん患者の50~80%程度から検出されていることが国内外の研究において報告されています。HPV感染の多くは自然に消失しますが、一部が子宮頸部にとどまり、数年から十数年が経過するとがんに進行する場合があるため、予防が非常に重要です。
ワクチンによる予防率と効果持続年数
子宮頸がんワクチンの接種により、発がん性が高い16型HPVと18型HPVの感染やがんになる過程の異常(異形成)を90%以上予防できたとの報告があります。また、日本だけでなく海外の大規模な研究でも、接種後10年以上にわたり60~85%程度の予防効果が維持されていたことが示されており、多くの国でティーンエイジャーを対象にワクチンプログラムが行われています。現状でも長期間の効果が示唆されている点が報告されています。
接種の機会を逃した人の選択肢とキャッチアップ接種制度
子宮頸がんワクチンの定期接種の機会を逃してしまった方には、「キャッチアップ接種」という制度が設けられています。ここではキャッチアップ接種のほか、自己負担での接種、各自治体の支援制度などについて解説します。
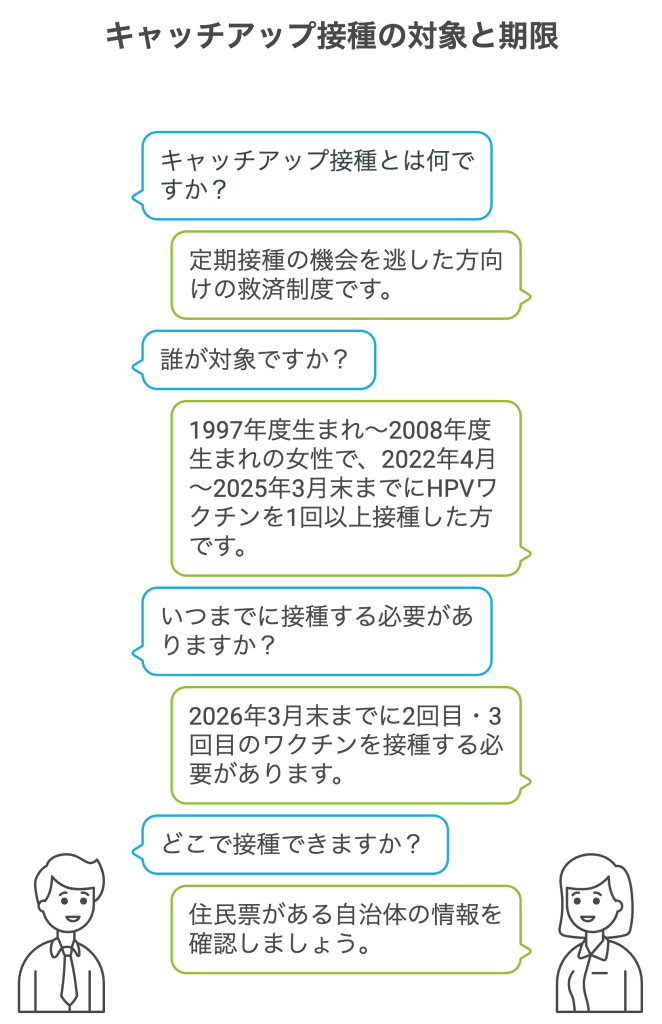
キャッチアップ接種の対象と期限
キャッチアップ接種とは、かつてワクチンの積極的勧奨が差し控えられていた年代の方など、定期接種の機会を逃した方向けの救済制度です。厚生労働省の方針により、過去に接種機会のなかった一部の年齢層に対して、一定期間、公費で無料接種が認められており、1997年度から2008年度の間に生まれた女性で、2022年4月から2025年3月末の間にHPVワクチンを1回以上接種した方は、2026年3月末までに2回目と3回目のワクチンを公費で受けられます。
対象に該当する方は早めの申し込み、接種が望ましいとされています。制度の適用範囲や今後の変更点などは自治体によって異なる場合があるため、住民票がある自治体の情報を確認しましょう。
自己負担で接種するかの判断軸
自己負担で子宮頸がんワクチンを受けるかどうかの判断は、年齢や感染の有無、費用対効果が大きなポイントとなります。例えば、定期接種の対象年齢を過ぎた成人女性やキャッチアップ制度の対象外となった方は、全額自己負担となります。万が一、費用が高額になる場合でも、自身にとって子宮頸がんのリスクが高い場合や、複数のHPV型に未感染である可能性が高い場合は、接種の意義が十分にあると考えられます。
ただし、ワクチンの効果が限定的となる可能性もあるため、受けるか判断に迷う場合は、予防医療や婦人科の医師に相談し、自分にとってのメリットとデメリットを比較して検討することが推奨されます。
子宮頸がんワクチンの副反応は?
子宮頸がんワクチン接種の副反応について気になるという声は多く寄せられています。主な副反応としては、注射部位の痛みや腫れ、一時的な倦怠感などの症状が一般的です。まれに重篤なアレルギー反応が生じる場合も報告されていますが、発生する確率は非常に低いとされています。安全性に関しては、日本や海外での大規模調査にもとづき、厚生労働省や専門家が繰り返し評価しています。
なお、「子宮頸がんワクチンの副反応が心配な方に|症状と安全性をわかりやすく解説」という記事で、症状ごとの具体的な内容や対策についてさらに詳しく説明しています。不安のある方は、そちらの記事もぜひ参考にしてください。
公費助成と接種の費用について
予防接種の費用や公費助成については、多くの方が気になるポイントです。公費で受けられる対象者と手続き、自己負担になる場合の費用面などを詳しく紹介します。
公費助成の対象者と手続き
子宮頸がんワクチンの公費助成は、主に定期接種の対象となる年齢層に向けて行われており、小学校6年生から高校1年生相当の女子は原則として公費助成となり無料で接種できます。また、キャッチアップ世代(1997年度から2008年度の間に生まれた女性で、2022年4月から2025年3月末までの間にHPVワクチンを1回以上接種した方)にも、一定期間に限り公費での無料接種が認められています。
手続きは、自治体から送付される予診票や案内を確認のうえ、指定の医療機関やクリニックを予約して予診票を持参するだけで、特別な申請は不要なケースがほとんどです。ただし、市区町村によって詳細な流れや接種場所が異なるため、まずはお住まいの自治体ホームページや保健センターへ問い合わせることをおすすめします。
自己負担費用について
公費助成の対象外となる場合、子宮頸がんワクチンの接種費用は自己負担となります。2025年現在、日本で承認されているワクチン(ガーダシル、シルガード9 など)の場合、サーバリックスおよびガーダシルは3回の接種で総計4~5万円、シルガード9は3回の接種で総計8~10万円、2回の接種で総計5~7万円です。医療機関ごとに料金設定が異なるため、事前に必ず確認しておきましょう。
なお、自治体ごとに独自の助成制度が設けられている場合もあります。企業によっては福利厚生の一環として補助制度を設けている場合もあるので、勤務先への問い合わせもおすすめです。家計やライフプランも考慮し、納得したうえで接種しましょう。
日本と海外の接種率の違いと背景
日本と海外では子宮頸がんワクチンの接種率に差があります。その理由や背景、海外の先進的な事例などを解説し、日本の現状について考えます。
日本の接種率が低い理由
日本の子宮頸がんワクチン接種率は、諸外国と比べて低くとどまっています。その主な要因の1つは、2013年にワクチンの副反応に関する報道が広まったことです。この報道を受け、厚生労働省がワクチンの積極的な接種勧奨を一時中止したことで、保護者や若年層に不安が広がり、接種を控える動きが出ました。
また、ワクチンの安全性に関する情報が十分に周知されてこなかったことや、学校や医療機関での啓発活動の不足も背景にあります。一方で、HPVワクチンの積極的勧奨が再開されたものの、過去の印象による抵抗感が根強いという現状も残っているため、接種率が低い状況が続いています。2024年に公益財団法人日本対がん協会が行ったWebアンケート調査によると、日本での子宮頸がんワクチン接種率は57.1%とされています。
海外での接種率とその効果
イギリスやオーストラリア、北欧諸国などでは、子宮頸がんワクチンの接種率が80%以上と非常に高く、子宮頸がんやその前がん病変の発症率も大幅に減少しています。
例えば、オーストラリアでは2007年にHPVワクチン接種プログラムを導入したことで、子宮頸部前癌病変の発生率が半減しました。海外では積極的な啓発活動と信頼構築が効果を上げており、安全性に関する情報も広く共有されています。こうした実績は日本でも、ワクチン普及の重要性を考えるうえで参考になるでしょう。

まとめ|自分にとって子宮頸がんワクチンは必要か?
子宮頸がんワクチンを受けるかどうかは、年齢・性経験・HPV感染リスク・費用といった複数の観点から総合的に判断することが大切です。
10代・未性交渉の方は接種が強く推奨されており、20代以上でも個々の状況によっては予防効果が期待されますが、医師との相談が欠かせません。また、自己負担の費用や公費助成の有無、自治体の制度も事前に確認しましょう。
判断に迷った時や不安が残る場合は、婦人科や専門医に相談することがおすすめです。適切な情報とプロのアドバイスをもとに、自身や家族の健康を守る適切な選択につなげてください。
編集部までご連絡いただけますと幸いです。
ご意見はこちら
スマホでかんたんスマートに。
子宮/卵巣の異変を調べてみませんか?

日本大学医学部卒業。
川口市立医療センター、北里大学メディカルセンター産婦人科等に勤務。

