子宮頸がんワクチンはどれを選ぶべき? 2価・4価・9価の違いと選び方を解説
子宮頸がんは、多くの女性が直面する重要な健康問題です。近年、ヒトパピローマウイルス(HPV)感染が子宮頸がんの主な原因であることが解明され、その予防策であるHPVワクチンの重要性が増しています。しかし、HPVワクチンには複数の種類が存在し、それぞれ効果や対象年齢、副反応、接種回数などが異なるため、どのワクチンを選ぶべきか迷う方も多いのではないでしょうか。<br /><br /> この記事では、現在一般的に使用されているHPVワクチン3種類(2価・4価・9価)の特徴や違い、最適な選び方を丁寧に解説します。また、副反応や推奨される接種スケジュール、助成制度の仕組みについても詳しく紹介します。子宮頸がんは避けられる病気?死亡率を抑えるための方法
 1
1
この記事では、子宮頸がんの死亡率や罹患率といった統計情報や、予防のための検診・ワクチンについて詳しく解説します。最新のデータや対策法を知ることで、病気へのリスクを抑え、自分自身の健康管理や安心につなげられるでしょう。
子宮頸がんの「死亡率」とは
死亡率とは、ある集団(年齢、性別、国、地域など)に属する人のうち、一定期間中に死亡した人の割合のことで、一般的には1年間の期間に人口10万人当たり何人亡くなったのかを表します。
ここからは、子宮頸がんの死亡率を解説します。
生存率や罹患率とのちがい
生存率、罹患率、死亡率はそれぞれ以下の指標を示しており、これらを正しく知ることで子宮頸がん対策の重要性がより明確になります。
- 生存率:子宮頸がんの診断後に一定期間生きている人の割合(治療法の進歩を示唆)
- 罹患率:人口に対する新たにがんと診断された患者数(HPV感染や生活習慣の変化を示唆)
- 死亡率:人口に対する亡くなった人の割合(治療法の進歩や早期発見の成果を示唆)
なお、がんについては1人が複数のがんに罹患することがあり、その都度カウントをするため、延べ人数となります。
子宮頸がんの罹患率と死亡率
子宮頸がんの死亡率は国や地域によって大きく異なります。罹患率と死亡率は、子宮頸がんの現状や医療の課題を考えるうえで欠かせません。世界と日本における子宮頸がんの罹患率と死亡率を解説します。
世界における子宮頸がんの罹患率と死亡率
世界では、子宮頸がんは女性のがんのうちでも発症数と死亡率が高い病気の1つです。世界の子宮頸がんの罹患者数は年間約60万人と推計されていますが、このうち約90%が中低所得国の女性とされています。
特に発展途上国では婦人科検診やHPVワクチンの普及が十分でなく、世界保健機関(WHO)によると年間約35万人の女性が死亡しています。死亡率が地域ごとに大きな違いがある主要な原因は以下の通りです。
- HPVワクチンの接種率が低いこと
- 接種の助成が少ないこと
- 医学的治療の格差が大きいこと
HPVワクチンの接種が進んでいるため罹患率が著しく低下している国もありますが、アフリカやアジア諸国の一部では罹患率・死亡率ともに依然として高水準です。世界的な対策としては、検診の推奨とHPVワクチンプログラムの拡充が急務となっています。
日本における子宮頸がんの罹患率と死亡率
日本では、子宮頸がんの罹患率は人口10万人あたり16.6人で、死亡率は人口10万人あたり4.7人とされています。
若年層において子宮頸がんの罹患率が急増している傾向にあり、その理由としては諸外国と比較してHPVワクチンの接種率が低いこと、婦人科検診の受診率が低く早期発見が遅れること、そして性行為の低年齢化が進んでいることが考えられます。また、年齢別の統計情報を見ると、20代から30代の女性でも罹患と死亡が起こり得ることがわかります。検診の普及やHPVワクチン接種の強化が今後重要になっていくでしょう。
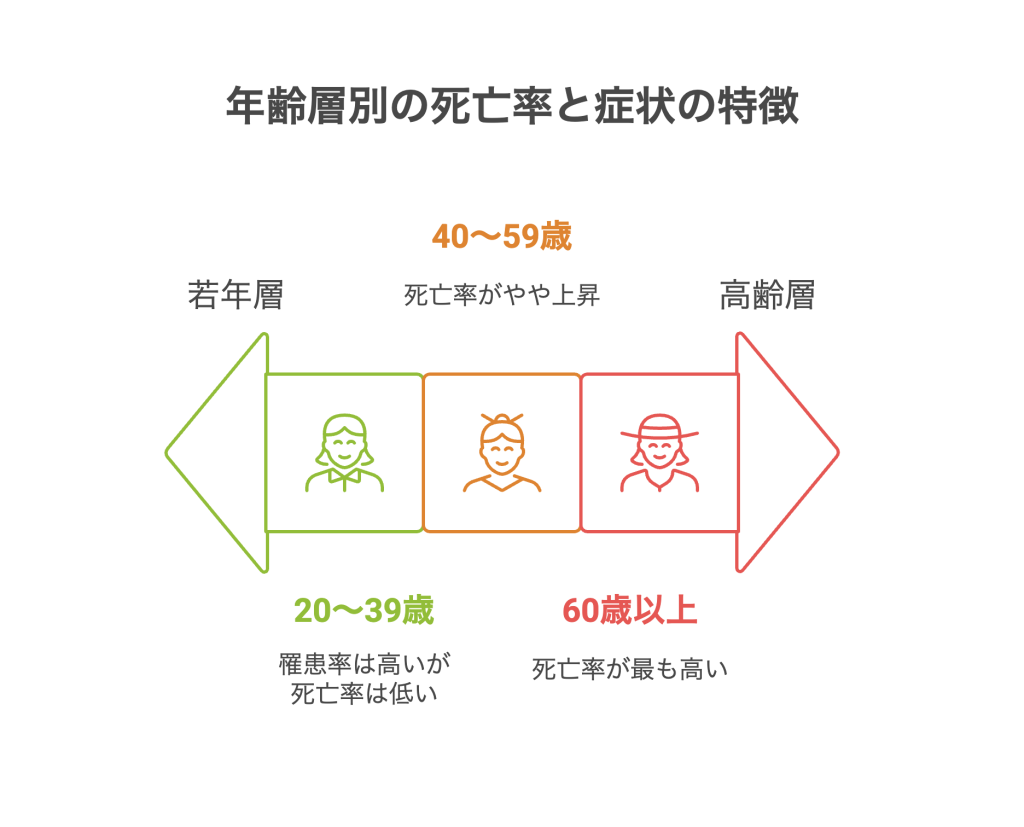
日本における年齢別の死亡率と症状の特徴
日本人女性における子宮頸がんの死亡率や症状の特徴は年齢層により大きく異なります。ここからは年齢別の死亡率や症状について詳しく解説します。
若年層(20〜39歳)の特徴
20〜39歳の若年層では、子宮頸がんの罹患率が増加傾向にありますが、死亡率は他の年齢層に比べて低いです。近年は若年者のHPV検出率が高く、20~24歳で約30%、25~29歳で約20%と報告されています。若年者のHPV感染率が高い原因として、性交経験の若年化と性行動の活発化が考えられています(「滋賀医大病院ニュース第30号別冊」2011年3月)。
しかし、HPV感染から子宮頸がんを発症し、病気が進行するまでに時間がかかるため、罹患率がある程度高くとも、死亡率が低い状態となっています。とはいえ、油断することはできません。検診の未受診や症状の見逃しによって、進行した段階で発見される例もあるため、注意が必要です。
子育て中のお母さんが小さい子どもを残して亡くなる例も散見され、子宮頸がんが「マザーキラー」とも言われる所以です。発症や死亡率を抑えるためにも、ワクチンの接種や定期的な検査が推奨されます。
中年層(40〜59歳)の特徴
中年層では、若年層に比べて子宮頸がんの死亡率がやや上昇します。この世代は仕事や子育てで忙しくなるほか、「子宮頸がんは若い人の病気だ」と捉え、定期的な検診の受診が滞りがちです。また、進行期で発見されるケースが多く、死亡率の上昇につながっています。中年層は罹患率も高くなる傾向があり、HPV感染歴や過去の健康管理が長期的なリスクに影響します。定期検診や医療機関への早めの相談が、大切な命を守るために効果的です。
高齢層(60歳以上)の特徴
60歳以上の高齢層では、子宮頸がんによる死亡率が最も高い傾向にあります。50歳以上になると進行がんの罹患者が多くなるため、発見が遅れやすく、治療が困難になるケースがあります。
また、検診の受診頻度は40代をピークに60代になると低下するため、早期発見が難しくなる傾向にあります。高齢層では、過去のHPV感染や長期間にわたる病変の進行が主な原因となります。子宮頸がんの初期症状には不正性器出血がありますが、高齢層ではすでに閉経をしているケースが多いため、不正性器出血は子宮頸がん発症の可能性として見逃せないサインとなります。家族や医師の協力のもと、継続的な受診と早期発見を心がけることが大切です。
診断と治療開始までの期間
診断された時点でのステージや治療開始までの期間が、子宮頸がんの死亡率や生存率に影響を及ぼすとされています。
診断ステージ分布と致死性
子宮頸がんは、診断時のステージ(病気の進行段階)によって治療成績が大きく異なります。初期段階(前がん病変、1期)では細胞診や精密検査による早期発見が可能で、生存率が90%以上にも及ぶとされています。
一方、進行期(2期以降)は子宮頸部や周囲組織への浸潤が見られ、死亡率が高まります。治療に手術・放射線・化学療法などが用いられますが、発見が遅れるほど完治する確率が低下します。早期発見が死亡率の低下に寄与するとされており、定期的ながん検診が重要です。
受診の遅延と治療開始までの時間
子宮頸がんでは、診断に至った際の進行期が死亡率に影響します。受診が遅れると病気が進行し、治療が難しくなる可能性が高まります。生活の忙しさや診断への不安から、初期症状(軽い出血・異常な細胞診など)を見過ごしたり、気づいてもそのままにしたりするケースが散見されますが、早期に医師へ相談し、適切な検査や治療を受ければ死亡率を下げることができます。定期的な検診だけでなく、症状が少しでもあれば早めの受診を心がけましょう。治療開始までのスムーズな流れが、死亡率の低下に重要な役割を果たします。
早期発見と治療法の進展
子宮頸がんの治療法は日々進歩しています。進歩した治療法と早期発見を組み合わせることで、子宮頸がんの生存率向上や死亡率低下につながっていくのです。
早期発見による生存率の向上
子宮頸がんは早期に発見されれば、生存率が高くなるといわれています。細胞診や精密検査を定期的に受けることで、がんになる以前の病変(前がん病変)を発見できる可能性が高まります。
早期発見された場合は外科的切除などで予後が良いケースが多く、死亡率が低下する傾向があると報告されています。近年は検診受診の重要性や予防ワクチン(HPV接種)が広く知られるようになり、若年層を中心に生存率の向上が期待されています。
こちらの記事ではワクチンの詳細を紹介していますので、ぜひ参考にしてください。
最新の治療法と研究の動向
子宮頸がんの治療法としては、手術、放射線療法、化学療法などがあります。近年では以下の研究も進んでいます。
- 自身の免疫力を活性化・増殖させてがん細胞を攻撃する抗がん剤の一種(分子標的薬など)
- 患者ごとの病期や個々人の遺伝子変異の特徴に合わせたアプローチ
治療法の進歩によって生存率は向上し、死亡率の低下に貢献しています。最新の統計情報やガイドラインをもとに治療選択が改善されていることもポイントです。早期発見と予防、幅広い治療法の提供が今後の研究テーマとなっています。
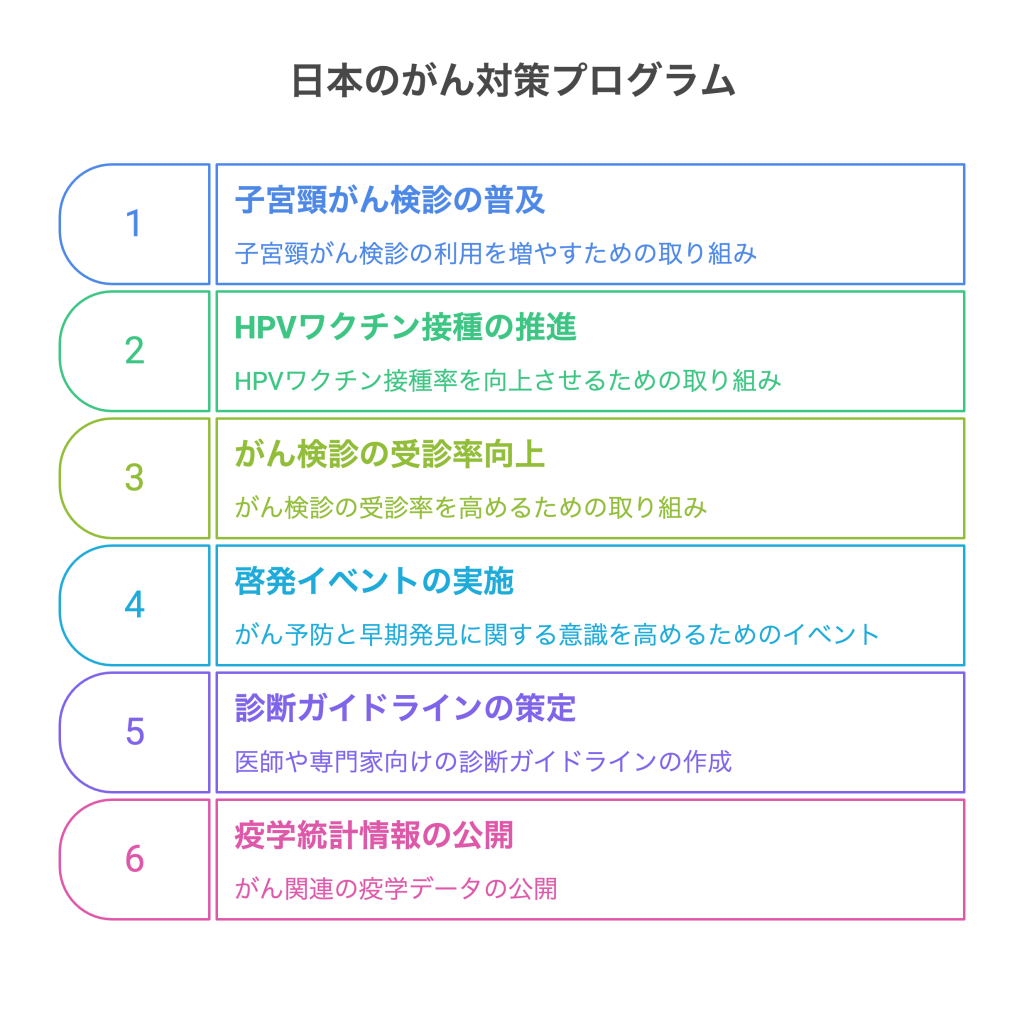
日本のがん対策プログラム
日本では、がん対策プログラムとして子宮頸がんの検診の普及、HPVワクチンの接種が推進されています。厚生労働省や自治体はがん検診の受診率向上に向けた啓発イベントなどを実施しており、早期発見、死亡率低下への取り組みが強化されています。医師や専門家による診断ガイドラインの策定、疫学統計情報の公開も進んでいます。
まだ課題は残りますが、ワクチンの接種や定期的な検診を促す環境づくりが、患者はもちろんのこと、サポートする家族の負担軽減に役立っています。
今日からできること
日常生活でできる子宮頸がん対策や、死亡率低下のための行動を具体的に紹介します。
年齢別の推奨受診ステップ
子宮頸がん対策においては、年齢ごとの受診ステップが重要です。
- 12~16歳:子宮頸がんワクチンの接種推奨年齢です。
- 20歳前後:初回HPVワクチンの接種と細胞診の受診が重要です。
- 20歳以降:2年に1回程度、定期的に婦人科検診を受けることが理想です。
子宮頸がんの4価ワクチンは最長で14年間効果が持続すると報告されています。すなわち、12~16歳で接種することで26~30歳まではワクチンの効果が持続すると考えられるため、この年齢が接種推奨年齢とされているのです。
子宮頸がんワクチンは、キャッチアップ接種期間中(2022年4月1日~2025年3月31日)に1回以上接種していれば、2026年3月31日までの期間に公費で残りの接種を完了できる経過措置が設けられています(2025年11月末現在)。1回でも接種した方は活用しましょう。
また、17歳以降は自費でのワクチン接種が可能となるため、気になる方は医療機関へ相談することをおすすめします。年齢や個人のリスクに応じて、適切なタイミングで検診を受け、死亡率低下につなげましょう。
子宮頸がんの検診頻度についてさらに詳しく知りたい方はこちらの記事を確認してみてください。
子宮頸がん検診の頻度はどれくらい?年齢別・状況別に徹底解説
子宮頸がんは比較的若い世代でも罹患するリスクがあり、自覚症状のないまま進行することもあるがんです。早期発見のためには定期的な検診が重要です。安心して検診を受けるためにも、具体的な内容を知っておきましょう。<br /> <br /> この記事では、年齢やライフステージに応じた適切な子宮頸がん検診の頻度や、検診のメリット、費用、安心して受診するためのポイントをわかりやすく解説します。 <br /> ぜひ、検診の計画を立ててみてください。
相談先と信頼できる情報源
子宮頸がんに関する正確な情報が欲しい時や、悩み事を相談したい時は、医療機関や産婦人科専門医がいるクリニックに行きましょう。自治体の健康相談窓口や女性保健センター、がん相談支援センターなども利用価値が高いです。
信頼できる情報源としては、厚生労働省や日本産科婦人科学会、WHOの公式ホームページがあります。統計情報や生存率データ、検診や治療法の最新動向も正確に発信されています。患者会や医師が監修するサイトも参考にし、疑問や不安があれば早めに専門家に相談しましょう。
まとめ:死亡率を正しく理解し、適切な受診行動へ
ここまで、子宮頸がんの死亡率を中心に、罹患率、検診・予防の重要性、年齢別の特徴、治療の進展など幅広く解説しました。子宮頸がん対策には、定期的な検診による早期発見、HPVワクチンの接種による予防が大切です。正しい情報をもとに、自分や家族の健康を守る行動につなげていきましょう。不安な気持ちも、信頼できる情報を活用することで前向きに解消できます。
編集部までご連絡いただけますと幸いです。
ご意見はこちら
スマホでかんたんスマートに。
子宮/卵巣の異変を調べてみませんか?

東北大学大学院医学系研究科博士課程
2019年浜松医科大学医学部医学科卒 産婦人科専門医取得後、周産期医学分野を専攻する大学院生として診療と研究に従事。 クリニックなどの一次施設から、産科専門病院や3次救急病院まで幅広い診療分野で診療を行ってきました。

