子宮頸がんステージ徹底解説|0期〜Ⅳ期の症状・治療・予後
 10
10
この記事では、子宮頸がんのステージごとの特徴や代表的な治療法、予後や生存率について詳しく解説しています。
また、診断の流れや治療後の生活、最新の医療情報についてもわかりやすくまとめていますので、ぜひ参考にしてみてください。
子宮頸がんとは
子宮頸がんは女性の子宮の入り口、つまり子宮頸部に発生するがんの1つです。主な発生要因としてはヒトパピローマウイルス(HPV)の感染が知られており、日本でも毎年一定数の女性が罹患しています。初期段階では症状がほとんどあらわれないことも多く、がん検診による早期発見がとても重要であるとされています。
放置すると進行し、周辺臓器への広がりや転移のリスクが高まるため、定期的な婦人科検診の受診が推奨されています。予防法としてはHPVワクチン接種や、定期的な子宮頸がん検診が挙げられます。早期に発見できれば治療成績が良好とされ、選択肢も複数検討されます。
子宮頸がんの病期(ステージ)分類
子宮頸がんは進行度によってⅠ期からⅣ期までのステージに分類されます。この病期は治療方針や予後の見通しを立てる際に重要な役割を持っています。
|
病期 |
定義・広がり |
主な症状 |
一般的な治療方針 |
5年生存率の目安 |
|
子宮頸部上皮内腫瘍(CIN) |
上皮内に異型細胞がとどまり、浸潤はない |
自覚症状はほぼなし。検診で発見されやすい |
経過観察、レーザー治療、円錐切除術。妊孕性温存可能なことが多い |
ほぼ100% |
|
ステージⅠ(Ⅰ期) |
がんが子宮頸部に限局 |
不正出血、おりもの増加、性交時出血 |
円錐切除術、子宮全摘術、リンパ節郭清。放射線や化学療法を併用する場合も |
約83〜99% |
|
ステージⅡ(Ⅱ期) |
子宮周囲や腟上部まで広がるが、骨盤壁・腟下部には及ばない |
不正出血、下腹部痛 |
広汎子宮全摘出術、同時化学放射線療法(CCRT)など |
約70% |
|
ステージⅢ(Ⅲ期) |
骨盤壁や腟下部の1/3に浸潤。リンパ節転移を伴う場合も |
出血増加、骨盤部痛、排尿・排便障害 |
放射線治療と化学療法(CCRT)が中心。手術は困難なことが多い |
約50〜60% |
|
ステージⅣ(Ⅳ期) |
膀胱・直腸に浸潤、または肺・肝臓など遠隔転移 |
強い下腹部痛、全身倦怠感、臓器症状 |
放射線・化学療法、分子標的薬、免疫療法。緩和ケアも検討される |
約30% |
子宮頸部上皮内腫瘍(CIN)
【定義・広がり】
異型細胞が子宮頸部の表面の上皮内に限局して存在する状態です。浸潤がなく、まだ組織の深い部分には進行していません。
【主な症状】
自覚症状はほとんどありません。多くの場合、症状が出ないまま、子宮頸がん検診や子宮頸部細胞診で発見されます。
【一般的な治療方針】
病変の広がり具合により経過観察やレーザー蒸散術、子宮頸部の一部を切除する円錐切除術が選択されます。妊娠希望がある場合でも子宮を温存できるケースが多く、治療後の妊孕性への影響は比較的少ないと考えられます。
ステージⅠ(Ⅰ期)
【定義・広がり】
がんが子宮頸部に限局して存在し、周囲の臓器にはまだ広がっていない段階です。腫瘍の大きさや浸潤の深さによってさらに細かく分類されています。
【主な症状】
不正出血やおりものの増加、性交時の出血などがみられることがあります。しかし症状が軽度のため、自身で見つける方よりも検診などで見つかることが多い傾向にあります。
【一般的な治療方針】
がんの浸潤の深さや広がり具合、組織型や妊孕性温存の必要性の有無によって円錐切除術、単純子宮全摘出術、(準)広汎子宮全摘出術に加え、リンパ節郭清など様々な術式が選択されます。放射線治療や化学療法が必要なこともあります。若い方や妊娠を希望する場合は、妊孕性を考慮した広汎子宮頸部摘出術が検討されることもあります。早期診断により、治療後の生活への影響も少ない傾向があります。
【5年生存率の目安】
約83~99%の生存率が報告されています。
ステージⅡ(Ⅱ期)
【定義・広がり】
がんが子宮頸部を超えて、子宮周囲や腟の上部まで広がっている状態です。ただし骨盤壁や腟の下部までは浸潤していません。
【主な症状】
不正出血や月経以外の出血、下腹部に痛みがあらわれることがあります。体調の変化に気づきやすい時期ですが、症状が軽い場合もあります。
【一般的な治療方針】
腫瘍の大きさや組織型によって、腟の一部、付属器を含め広範囲に切除する広汎子宮全摘出術や、化学療法と放射線治療を並行して行う同時化学放射線治療(CCRT)などが選択されます。全摘術後の病理で高リスクと判断された場合には、CCRTなどの補助療法が追加されることもあります。
【5年生存率の目安】
約70%とされていますが、がんが見つかったタイミングによって変わります。
ステージⅢ(Ⅲ期)
【定義・広がり】
がんが子宮頸部を超えて、子宮周囲や腟の上部まで広がっている状態です。ただし骨盤壁や腟の下部までは浸潤していません。
【主な症状】
不正出血や月経以外の出血、下腹部に痛みがあらわれることがあります。体調の変化に気づきやすい時期ですが、症状が軽い場合もあります。
【一般的な治療方針】
腫瘍の大きさや組織型によって、腟の一部、付属器を含め広範囲に切除する広汎子宮全摘出術や、化学療法と放射線治療を並行して行う同時化学放射線治療(CCRT)などが選択されます。全摘術後の病理で高リスクと判断された場合には、CCRTなどの補助療法が追加されることもあります。
【5年生存率の目安】
約70%とされていますが、がんが見つかったタイミングによって変わります。
ステージⅣ(Ⅳ期)
【定義・広がり】
がんが膀胱、直腸など骨盤内の臓器まで浸潤している、もしくは肺や肝臓など遠隔臓器へ転移した段階です。一番進行した状態となります。
【主な症状】
強い下腹部痛、出血、排尿や排便の障害、全身の倦怠感などがあらわれることがあります。また、遠隔転移により、他臓器に症状が出る場合もあるので注意が必要です。
【一般的な治療方針】
主に放射線療法と化学療法が選択されます。症例により、分子標的薬や免疫療法、緩和ケアが検討されることがあります。症状緩和と生活の質向上を目指し、患者さんごとに治療プランが調整されます。
【5年生存率の目安】
30%程度とされていますが、医療の進歩により新しい治療法が検討されています。精神的ケアや多職種連携のサポートを受けることも大切です。
診断からステージ決定までの流れ
子宮頸がんの診断は、まず子宮頸がん検診(細胞診やハイリスクHPV検査)で異常が発見され、続いて組織診で確定診断に進みます。診断後はMRIやCT、PETなどの画像検査を使い、がんの広がりや浸潤、転移の有無を確認します。
これらの情報をもとに、世界共通のFIGO分類に基づいて病期(ステージ)が最終的に判断されます。一連の流れの中で、患者さんがイメージしやすいよう、簡単な図や説明を受けながら進める傾向にあります。正確なステージ分類が、最適な治療方針設定や今後の見通しを決めるうえで欠かせません。
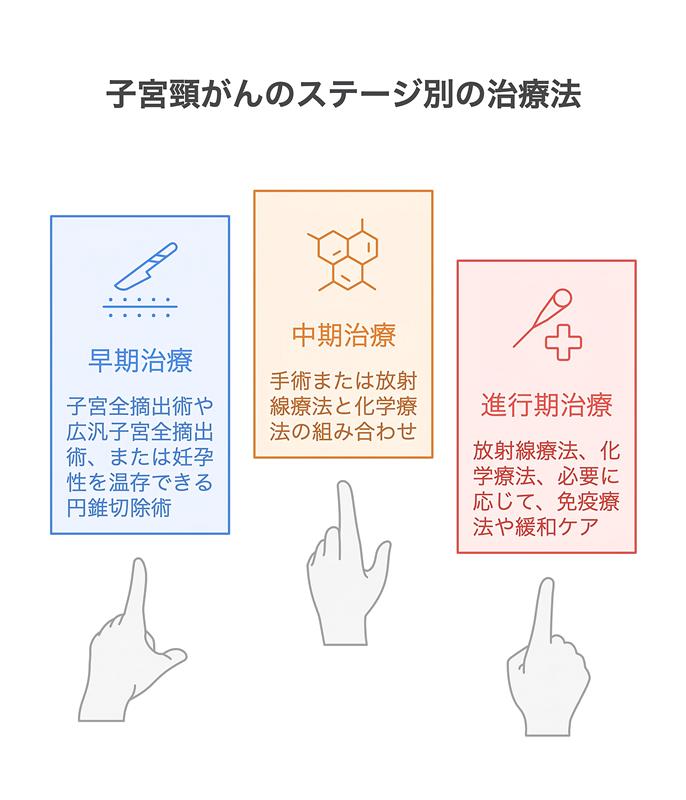
ステージ別の治療法と選択ポイント
子宮頸がんの治療法はステージによって大きく変わり、患者さんごとに最適な選択肢があります。早期(Ⅰ期)では、子宮全摘出術や広汎子宮全摘出術などが選ばれますが、妊孕性を温存できる円錐切除術が選ばれることもあります。中期(Ⅱ期・Ⅲ期)は、手術が可能な場合は手術を行い、手術が難しい場合には放射線療法と化学療法を併用することで局所と全身のコントロールを目指します。進行期(Ⅳ期)では放射線療法や化学療法を中心に、必要に応じて免疫療法や分子標的治療が追加され、緩和ケアも重要な役割を果たします。
ま各ステージでの治療方法の選択には年齢や体力、妊娠希望、持病(併存疾患)など様々な要因が影響します。治療前にしっかりと医師と相談し、自分に合った選択をすることが大切です。
ステージ別の予後・生存率
日本産科婦人科学会が2020年に公表した、全国の病院における5年生存率のデータをまとめました。
- ステージⅠ
ⅠA1期99.1%、ⅠA2期95.9%、ⅠB1期93.2%、ⅠB2期83.7%
- ステージⅡ
ⅡA期79.2%、ⅡB期74.6%
- ステージⅢ
ⅢA期53.6%、ⅢB期60.2%
- ステージⅣ
ⅣA期36.5%、ⅣB期28.9%
生存率にはリンパ節転移の有無、腫瘍径、組織型などが影響します。早期発見の場合、治療成績が大きく向上し、生活の質も維持できる可能性があります。一方、転移や腫瘍が大きい場合には予後が変化しますので、定期的な検診による早期発見がとても重要です。
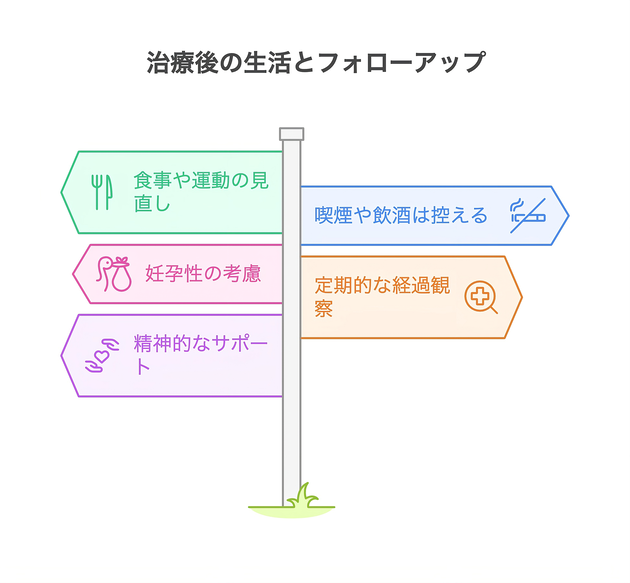
治療後の生活とフォローアップ
子宮頸がん治療後は、日常生活の質を高めるために食事や運動習慣の見直しが推奨されます。また、喫煙や飲酒は控えましょう。性生活や仕事復帰については、治療内容や体調によって異なりますが、多くの方が段階的に社会復帰しています。妊娠・出産の可能性は、ステージや治療法によって変わりますが、早期段階では妊孕性が温存される場合もあります。
治療後は再発リスクがあるため、定期的な経過観察が大切です。経過観察の間隔は医師と相談しながら決めます。また、精神的なケアには患者会やカウンセリングが役立つことが多く、不安や悩みを共有できる場の利用もおすすめです。
最新の治療法と臨床試験
分子標的薬や免疫チェックポイント阻害薬などによる新しい治療が報告されており、適応や有効性について臨床試験が進められています。
分子標的薬
分子標的薬は、がん細胞の成長や分裂に関わる特定の分子や遺伝子に作用し、正常細胞への影響を最小限に抑えながら治療効果を高める薬です。子宮頸がんでは主に抗悪性腫瘍薬と血管新生阻害薬ベバシズマブが使われており、一般的な化学療法と組み合わせ、進行した患者さんや再発症例を中心に使用されます。
副作用には高血圧や出血傾向などが挙げられますが、医師と相談のうえ適切に管理することで、リスク低減につながることが報告されています。分子標的薬の登場により、従来は治療が難しかった症例でも、新たな選択肢が広がりつつあります。
免疫療法
免疫療法は、自分自身の免疫力を活性化したり、がん細胞を見つけて攻撃する力を高めたりする治療法です。子宮頸がんでは、免疫チェックポイント阻害薬(例:PD-1阻害薬)などが注目されており、進行期や再発症例に対して新しい可能性をもたらしています。
この薬は、がん細胞が免疫の働きを妨げる仕組みを解除し、身体の防御機能を生かすことができます。副作用としては、皮膚や消化器症状、内分泌障害などがみられるため、治療中は医師の管理のもと経過観察が重要です。従来治療との併用や、臨床試験も進められており、今後さらに選択肢が広がることが期待されます。
まとめ:子宮頸がんのステージと治療選択肢
子宮頸がんは進行度によって治療法や予後が大きく異なり、早期発見により高い生存率が期待できます。検査や診断の流れ、各ステージの特徴を知ることで、患者さん自身やご家族が納得した治療を選択できるようになります。
最近では分子標的薬や免疫療法など、様々な先進的治療も登場していますので、治療方針の幅も広がっています。治療後の生活や精神的なケアについても情報を整理し、安心して前向きな生活を続けるために役立つポイントを押さえましょう。疑問や不安は専門医や患者会に相談しながら、今後の人生設計に活かしてください。
編集部までご連絡いただけますと幸いです。
ご意見はこちら
スマホでかんたんスマートに。
子宮/卵巣の異変を調べてみませんか?





