脳ドックは受けた方がいい?後悔しない選び方と受けるべき人の特徴
 14
14
40代や50代の方の中には、脳の健康が気になり始める方も少なくありません。特に高血圧や糖尿病といった生活習慣病のリスクがある方、家族歴が気になる方、原因不明の頭痛に悩む方は、脳ドックへの関心も高いのではないでしょうか。
脳ドックは自由診療で高額な上、必ずしも必要な検査とは限りません。検査を受けた結果、かえって精神的な負担が増えてしまい、「受けて後悔した」と感じる人もいるようです。 この記事では、脳ドックのメリットとデメリットから、費用、検査内容、検査を受けるべき人の特徴、後悔しない医療機関の選び方まで解説します。この記事を読めば、脳ドックに関する知識が身につき、ご自身の健康状態や価値観に基づいて脳ドックの必要性を判断できるようになります。
脳ドックとは? まず知っておきたい基本情報
脳ドックを受けるかどうかを判断する際には、「脳ドックとは何か」「どんな検査を受けて、どんなことがわかるのか」を理解することが大切です。脳ドックに関する基本的な知識があれば、検査の必要性を判断しやすくなります。
脳ドックの目的:検査で何がわかるのか
脳ドックは、脳実質や脳血管の疾患を早期に発見したり、将来的な発症リスクを予測したりするために行われます。自覚症状がなくても異常が発見されることがあり、その場合、状況に応じて早めに対策を取れます。また、脳血管疾患の発症は生活習慣とも密接に関係しているため、脳ドックをきっかけに生活習慣を見直すことができるでしょう。
脳ドックで見つけることができる主な疾患や評価できるリスクには、以下のようなものがあります。
- 無症候性脳梗塞、陳旧性脳出血
- 脳白質病変、脳微小出血
- 脳腫瘍
- 未破裂脳動脈瘤、脳血管狭窄・閉塞
- 血管の奇形
- 脳萎縮
これらが発症すると命に関わる、または後遺症が残る可能性があります。
脳ドックの主な検査内容
脳ドックの検査内容は施設によって多少異なりますが、中心となるのは以下の画像検査です。
- 頭部MRI:脳の断面をみて、形態的な異常がないか調べます。また、脳梗塞や脳腫瘍の有無、脳萎縮の程度などをチェックします。放射線を使わないため被ばくの心配はありません。
- 頭部MRA:脳の血管を立体的に撮影し、血管に異常がないか調べます。また、くも膜下出血の原因となる脳動脈瘤(血管のこぶ)や、脳梗塞につながる血管の詰まり・狭さなどをチェックします。
上記の画像検査に加えて、施設ごとに以下の検査が組み合わされることがあります。
| 頚動脈エコー | 頚部の血管(頚動脈)の動脈硬化(壁の厚さ、プラーク、狭窄など)の程度を調べ、脳梗塞のリスクを評価する |
| 心電図検査 | 不整脈など、脳梗塞の原因となり得る心臓の疾患をチェックする |
| ABI・CAVI検査 | 動脈の硬さを数値化し、動脈硬化の程度を評価する |
| 認知機能検査 | 簡単な質問やテストにより、記憶力などの認知機能を評価する |
脳ドックを受ける際には、どのような検査が含まれているかを把握しておきましょう。
脳ドックと健康診断の違い
一般的な健康診断と脳ドックでは、目的と検査内容が大きく異なります。
一般的な健康診断
- 目的:全身の健康状態を広くチェックし、生活習慣病(高血圧、糖尿病、脂質異常症など)をはじめ、将来の疾患リスクを早期に発見すること
- 主な検査:問診、身体測定、血圧測定、血液検査、尿検査、胸部X線、心電図
- 費用:企業の福利厚生や自治体の補助、健康保険組合が一部または全額負担する場合が多い
脳ドック
- 目的:脳血管に特化し、自覚症状のない段階で脳血管疾患の発見やリスク評価、発症予防の対策を行うこと
- 主な検査:頭部MRI、頭部MRAが中心。施設により頚動脈エコー、血液検査などが追加される
- 費用:原則として全額自己負担。ただし、症状があり医師が必要と判断した場合は保険診療となる
一般的な健康診断は、脳の検査まで網羅していません。脳の健康状態を詳しく把握したい場合は、脳ドックを受診しましょう。
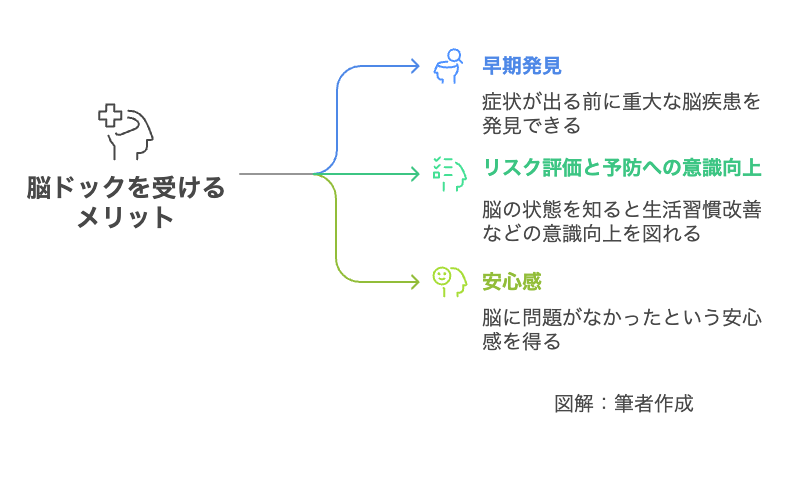
脳ドックのメリット:受診すると得られること
ここでは、脳ドックのメリット3つを紹介します。
1.重大な脳疾患の早期発見と早期対応
2.脳卒中リスクの評価と予防意識の向上
3.「異常なし」という安心感
脳ドックの大きなメリットは、自覚症状がない段階で疾患やリスクを発見できる点です。具体的な疾患を挙げながら解説していきます。
重大な脳疾患の早期発見と早期対応
脳ドックの最大のメリットは、命に関わる可能性がある重大な脳の病気を、症状が出る前に発見できることです。
- 未破裂脳動脈瘤
くも膜下出血の原因となる「血管のこぶ」を事前に発見し、必要に応じて専門施設での予防処置につなげることができます。 - 脳腫瘍
良性か悪性かを問わず、腫瘍が小さい段階で見つかれば、身体に大きな負担をかけずに治療することが可能となります。 - 無症候性脳梗塞
自覚症状のない小さな梗塞痕を捉え、将来の発症リスクに応じた予防策をとれます。 - 脳白質病変
加齢とともに出現・増加するもので、認知症や脳卒中のリスクを高める重要な指標とされています。脳ドックで白質病変の程度を把握することで、血圧管理などにより、脳白質病変の将来的な増加に対する予防策をとることができます。
これらの疾患の早期発見と早期対応は、死亡や後遺症のリスクを大幅に減らし得るものであり、健康寿命を延ばす上でも非常に重要です。
脳卒中リスクの評価と予防への意識向上
脳ドックで頭部MRIやMRA、頚動脈エコーなどを行い、自分の脳や血管の状態を具体的に知ると、リスク因子である高血圧・糖尿病・脂質異常症などの基礎疾患のコントロールや、生活習慣改善に対するモチベーションが向上する可能性があります。
予想される予防行動の例
- 血圧をこれまで以上に気にする
- 塩分や脂肪分の摂取量を抑え、バランスの良い食事に切り替える
- 禁酒や禁煙を決断する
- 定期的な運動を始める
このようにリスクを自分事として受け止め、予防行動をスムーズに始められる点も脳ドックを受けるメリットです。
「異常なし」という安心感
脳ドックを受けて「異常なし」との結果が得られた方は、「受診時点では特に脳血管疾患が見当たらなかった」という安心感を少なからず得られるでしょう。
中高齢者、脳血管障害の危険因子を持つ方、生活習慣病の方、家族歴がある方は、脳ドックの受診を検討しても良いのではないでしょうか。
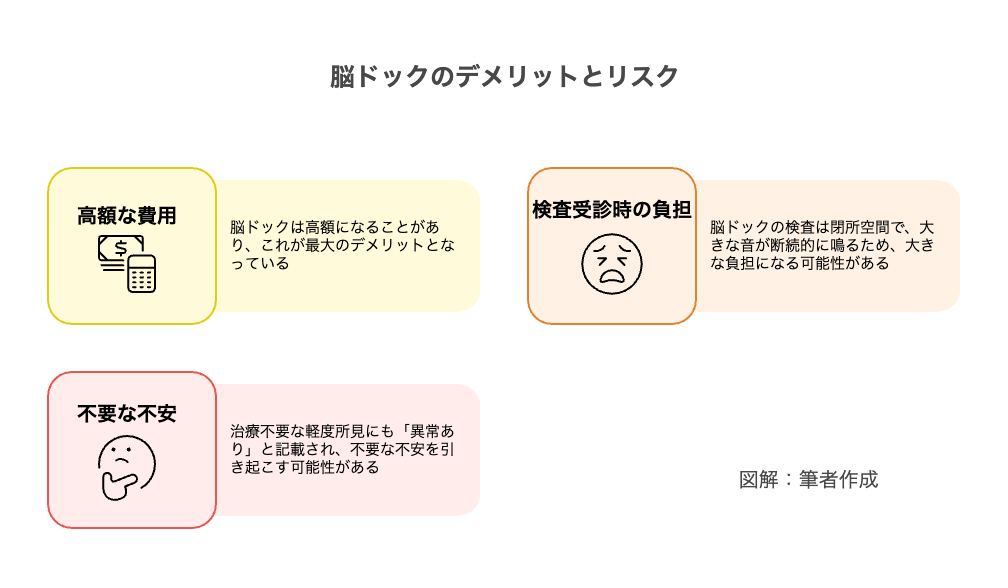
脳ドックのデメリットとリスク:「受けない方がいい」と言う人がいる理由
脳ドックの受診にはデメリットやリスクも存在します。「受けない方がいい」という意見が出る背景にも触れながら、脳ドックのデメリットについて解説します。
1.高額な費用
2.検査受診時の負担
3.不要な不安を生む可能性
順を追って詳しく見ていきましょう。
高額な費用
脳ドックの最大のデメリットは「費用の高さ」と言えるでしょう。脳ドックは基本的に保険が適用されないため、その場合は全額自己負担となります。費用の目安は、検査内容や施設によって異なりますが、数万円から十数万円です。自分の脳卒中リスクと予算を照らし合わせて、脳ドックを受けるかどうかを判断しましょう。
最近では、検査項目を絞り、所要時間や費用を抑えた脳ドックも登場しています。例えば、短時間で終了するタイプや、複数の地域で受診できるタイプなど、忙しい方にも利用しやすい形態が増えています。
検査内容や実施場所、費用の詳細は、提供している医療機関や検査サービスが提供している情報をご確認ください。
検査時の負担
脳ドックで行うMRI検査には、ある程度の身体的・精神的負担があるほか、いくつかの注意点があります。
検査時の負担
MRI検査では、トンネル型の装置内で15~30分程度、身体を動かさずに仰向けで横たわります。検査中は耳栓の使用が可能ですが、閉所での検査であり、工事現場のような大きな音が断続的に発生するため、苦手な方もいます。
検査を受けられない人
- MRI禁忌機器装着者:ペースメーカー、植込み型除細動器(ICD)、古いタイプの脳動脈瘤クリップなどが体内にある方
- 装置の体格制限超過:ベッド幅や耐荷重をオーバーするほど、極端に大柄の方
- 重度の閉所恐怖症:装置内で耐えられないほどの不安を抱える方
これらに該当する方は、事前に医療機関に相談しましょう。
不要な不安を生む可能性
脳ドックは検査精度が高く、本来は治療不要な軽度所見にも「異常あり」と記載されます。
治療不要な軽度の異常所見の例
- ごく小さな未破裂脳動脈瘤(現時点では破裂するリスクが低いもの)
- 加齢による生理的な変化(小さな血管の狭窄や脳の萎縮など)
- 良性の嚢胞(のうほう)
これらが指摘されると、本来は心配しなくていいことまで気になり始めてしまう方も少なくありません。不要な不安を避けるには、脳ドックの結果を丁寧に説明してくれる医療機関を選ぶとともに、脳ドックを受ける前に見つかりやすい所見の種類を把握しておくことが大切です。
脳ドックを受けなかった場合の発症事例
脳ドックを受けていない場合、脳血管疾患の兆候に気づかず、突然発症してしまうということが起こり得ます。脳ドックを受けたことがなく、そのうえで脳血管疾患に急に襲われたという事例を2つ紹介し、疾患の背景や予防の可能性について解説します。
くも膜下出血の発症 ― 脳動脈瘤が関与した可能性のある事例
- 年齢:50代
- 健康診断結果:血圧高値の指摘があったが放置
- 検査状況:多忙を理由に脳ドックなどの詳細な検査を受診せず
- 診断結果:くも膜下出血
突発的な強い頭痛と意識消失があり、救急搬送の結果、くも膜下出血と診断されました。治療により生命は維持されましたが、後遺症が認められました。
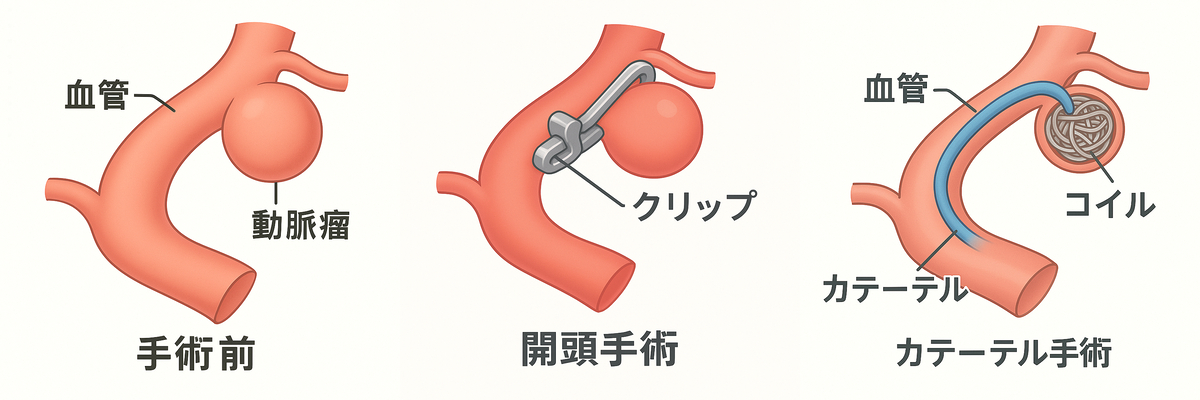
くも膜下出血の多くは、脳動脈瘤の破裂によって発症するとされています。脳ドックで未破裂脳動脈瘤を早期に発見できた場合、生活習慣の改善や高血圧の適切な管理、破裂リスクに応じた予防的手術(開頭クリッピング術やコイル塞栓術)などにより、発症リスクを低減できる可能性が報告されています。
脳梗塞の発症 ― 頚動脈狭窄が背景にあった事例
- 年代:40代
- 家族歴:母親が脳梗塞
- 既往歴:高血圧、脂質異常症 (内服は不定で血圧コントロールは不良)
- 検査状況:「まだ若い」「費用が高い」ことを理由に受診を見送り
- 診断結果:脳梗塞
勤務中に突然の激しいめまいと左半身の麻痺により倒れ、脳梗塞と診断されました。救急外来受診時に頭部MRAを受けた結果、内頚動脈の高度狭窄が指摘されました。事前に脳ドックを受けていた場合、頚動脈の狭窄を事前に発見し、血をサラサラにする薬(抗血小板剤)の内服など、脳梗塞予防の治療を行うことで脳梗塞発症を回避できた可能性が考えられます。退院時にも強い後遺症が残存したため、社会復帰に制限がある状態が続いています。
この事例においては、家族歴や生活習慣病という明確なリスク因子を軽視した結果、動脈硬化が進行し、脳梗塞発症に至った可能性が考えられます。
脳ドックを受けるべき人の特徴
脳血管疾患のリスクに注意が必要な方の特徴は、以下の通りです。
1.高血圧・糖尿病・脂質異常症などの生活習慣病がある人
2.脳血管疾患の家族歴がある人
3.40〜50代以降で脳の健康が気になる人
4.特定の症状がある人(ただちに受診推奨)
該当する方は脳ドックの受診を積極的に検討しましょう。
高血圧・糖尿病・脂質異常症などの生活習慣病がある人
生活習慣病である高血圧、糖尿病、脂質異常症は、動脈硬化を進行させる可能性のある危険因子です。動脈硬化が進行すると、脳血管の狭窄や閉塞(脳梗塞のリスク)、あるいは破綻(脳出血の発症)が起きるリスクが高まります。
- 高血圧:血管へ持続的に負荷がかかり、動脈硬化の原因となります。
- 糖尿病:高血糖により血管内皮の障害が起こり、全身の動脈硬化を加速させます。
- 脂質異常症:血中の脂質が血管壁に沈着してプラークを形成し、血管の狭窄や動脈硬化を引き起こします。
これらの基礎疾患がある場合、自覚症状がなくても脳血管に動脈硬化性の変化が生じている可能性があります。
脳血管疾患の家族歴がある人
特に親や兄弟姉妹に脳卒中(くも膜下出血・脳梗塞・脳出血)の罹患者がいる場合、遺伝的素因や生活習慣の類似性から、本人の発症リスクも一般より高いとされています。
- アテローム血栓性脳梗塞:家族歴がある場合の発症率に有意差があると報告されています。
- 遺伝性脳血管疾患:脳卒中発症のリスクとなりうるCADASILやCARASIL、もやもや病(一部が遺伝性)などの遺伝性脳血管疾患の存在が知られています。
家族歴がある方が脳血管の状態を把握しておくと、病気の早期発見や発症予防につながります。したがって、脳ドックの受診は有用だと言えるでしょう。
40〜50代以降で脳の健康状態が気になる人
脳血管疾患や脳腫瘍の発症リスクは、加齢に伴い上昇します。特に40〜50代は、生活習慣病が表面化しやすく、身体的な変化を感じやすい時期です。特定の基礎疾患や明確な家族歴がなくても、以下に当てはまる方は脳ドックの受診が推奨されます。
- 年齢的に脳の健康が気になり始めている
- 将来の健康に対する投資として、脳の状態を把握したい
- 脳血管疾患に対する漠然とした不安を解消し、安心を得たい
自覚症状がない段階で自身の脳の健康状態を客観的に把握することは、健康寿命を延ばすためにも重要です。
特定の症状がある人は、ただちに脳神経外科を受診しましょう
これまでに経験のない激しい頭痛や、増悪傾向のある頭痛、突然のめまい、半身のしびれ、ろれつが回らないなどの症状がある場合は、脳ドックではなく、ただちに脳神経内科・脳神経外科を受診してください。
脳ドックは主に無症状、もしくは症状があるとしてもごく軽微な方を対象としたスクリーニング検査(病気の兆候がない段階で、将来の疾患リスクを早期に発見するための検査)です。はっきりとした症状がある場合は、原因究明が必要であり、保険診療の対象となります。
脳ドックの受診を急がなくても良い人の特徴
脳血管疾患のリスクが相対的に低いと考えられる方は脳ドックの受診を急がなくてもよいです。そのような方の特徴を紹介します。
1.20〜30代で明らかなリスク因子(生活習慣病など)がない人
2.その他、総合的にリスクが低いと判断される人
ただし、「将来的にも全く不要」という意味ではありません。現時点でリスクが低くても、数年に1回程度を目安に検査することで、万が一の早期発見につながります。無理のない頻度で、平常時から健康意識を持つことが大切です。
20~30代で明らかなリスク因子(生活習慣病など)がない人
若年層(20代・30代)は、動脈硬化がそれほど進行していないことが多く、脳血管疾患の発症リスクは中高年層と比較すると低いといえます。ただし、若年性脳梗塞のように若い世代でも発症しうる疾患もあり、完全にリスクがゼロというわけではありません。健康的な生活習慣(バランスの取れた食事、適度な運動、禁煙、節度ある飲酒など)を維持し、定期的な健康診断でご自身の健康状態を確認することが大切です。生活習慣病を発症した際や年齢が上がった際に、改めて脳ドックを検討しましょう。
その他、総合的にリスクが低いと判断される人
年齢に関係なく、かかりつけ医による総合的な健康評価の結果、現時点での脳血管疾患リスクは極めて低いと判断される場合も、脳ドック受診の緊急度は下がります。例えば、以下に当てはまる人は、医師と相談の上で、脳ドックの実施を見送る、あるいは受診間隔を長めに設定することを検討しましょう。
- 血圧・血糖・脂質値が長年にわたり安定して正常な範囲内にある
- 喫煙歴がない
- BMIが適正である
- 脳疾患や生活習慣病の家族歴がない
重要なのは、自己判断だけでなく、ご自身の健康状態を客観的に評価する医師の意見を聞くことです。リスクが低い場合でも、健康管理を継続しましょう。
後悔しない脳ドックの選び方と注意点
脳ドックを受ける際は、医療機関の選び方も重要です。選ぶ際のポイントは主に以下の4つです。
1.医療機関の専門性と実績を確認する
2.検査の内容と費用を比較検討する
3.検査後の結果説明やフォローアップ体制を重視する
4.口コミや評判を参考にする
検査の質はもちろん重要ですが、検査結果を丁寧に説明してくれる医師がいると、検査後の後悔は少なくなり、むしろ将来的な大きな安心感につながります。
医療機関の専門性と実績を確認する
脳ドックは高度な画像診断を含むため、施設の専門性と実績を必ず確認しましょう。
- 専門医の関与:脳神経外科、脳神経内科、放射線科など、経験豊富な専門医による診断は検査の信頼性を高めます。
- 検査機器(MRI):MRIの性能も判断材料の1つです。新しい機種ほど高画質な画像が得られる傾向があります。
- 実績:年間の脳ドック実施件数や関連する脳血管疾患の診療実績など、施設の実績も確認しましょう。
検査の内容と費用を比較検討する
脳ドックの検査内容は施設によって異なります。費用だけで比較せず、どのような検査が脳ドックに含まれているか、確認しましょう。
- 基本検査項目:頭部MRI、頭部MRAが含まれているかは必須の確認項目です。
- オプション検査:頚動脈エコー、血液検査、認知機能検査などが含まれるか、あるいはオプションとして追加できるかを確認します。
- 費用:総額費用と含まれている検査項目を把握します。複数の施設を比較検討し、検査内容と費用、実績などのバランスを考慮して判断しましょう。
検査後の結果説明やフォローアップ体制を重視する
検査結果の伝え方や、万が一異常が見つかった場合の対応は、病院を選ぶにあたり非常に重要です。
- 結果説明の丁寧さ
専門用語を避け、わかりやすい言葉で説明してくれるか
検査画像を見せながら具体的に解説してくれるか
質問に対して誠実に答えてくれるか - フォローアップ体制
検査で異常が見つかった場合、精密検査や治療のために適切な専門診療科や連携医療機関をスムーズに紹介してもらえるかを確認します。
脳ドックの結果を正確に理解し、不要な不安を避けるためにも、これらの要素は不可欠です。
口コミや評判を参考にする
インターネット上の口コミや知人の体験談は、施設選びの参考になります。しかし、個人の感想は主観的な要素が強く、特定の意見に偏っている可能性もあります。良い評判も悪い評判も、あくまで個人の体験談として受け止め、鵜呑みにしないことが大切です。最終的には客観的な情報に基づいて判断しましょう。
まとめ:脳ドックを受けるか迷ったら、後悔しない選択をしましょう
脳ドックは、自覚症状のない段階で重大な脳疾患リスクを可視化するための健康診断の1つです。受診すると安心感を得られる一方で、自由診療ゆえ高いコストがかかり、「重大な病気だったらどうしよう」というような不安が生じたり、受診にあたっての身体的な負担も伴ったりします。受診してから後悔しないために、以下の3点を意識しましょう。
1.自分の脳疾患のリスクを正しく把握する
生活習慣病や家族歴、年齢・自覚症状など、自身の脳疾患リスクを考慮し、検査の必要性を見極めましょう。
2.受診のメリットとデメリットのバランスを考える
早期発見の安心感獲得や予防行動のモチベーション向上といったメリットと、数万円〜十数万円の費用、検査時間・音のストレスなどのデメリットを比較しましょう。
3.専門家の意見を活用する
検査を受けるべきかどうか判断に迷った際は、かかりつけ医や専門医に一度相談しましょう。
自覚症状のないうちに脳の状態を把握しておくことは、将来のリスク対策として有効です。
年に1回ほどの頻度でなくても、本人のリスクに応じて数年に1回程度を目安に、平常時から脳をチェックする習慣を持つことが重要です。
編集部までご連絡いただけますと幸いです。
ご意見はこちら
スマホでかんたんスマートに。
脳の健康状態を調べてみませんか?

・日本救急医学会専門医
・日本脳神経外科学会専門医・指導医
・日本脳神経外傷学会専門医・指導医
・日本脳卒中学会専門医・指導医
・日本認知症学会専門医・指導医
・日本脳ドック学会認定医
・日本がん治療認定医機構がん治療認定医
・日本医師会認定産業医
・臨床研修指導医
2007年 東北大学医学部医学科卒業
横浜市立大学大学院医学研究科で博士号取得
救急医療、脳神経外傷、認知症を専門とし、脳卒中・頭部外傷の急性期治療から慢性期の認知機能評価まで幅広く対応しています。ドイツ(チュービンゲン大学 統合神経科学センター)・米国(サウスカロライナ医科大学)での研究経験を活かし、臨床・教育・研究のバランスを重視した医療の実践に努めています。