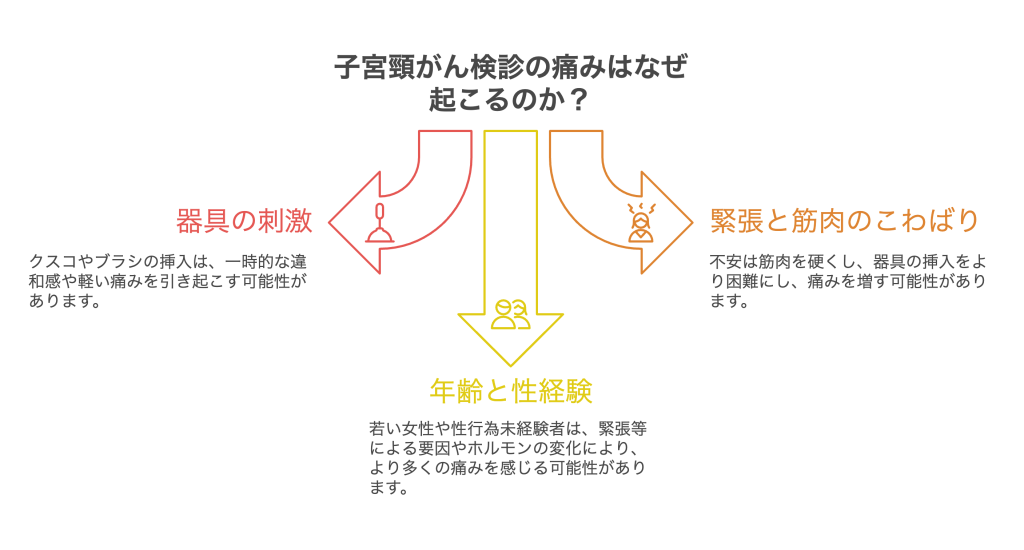
子宮頸がん検診の痛みはなぜ起こるのか
子宮頸がん検診は一般的に痛みが起こりづらいと言われています。痛みを感じるのは主に内診器具などを挿入する際の刺激や、緊張による筋肉のこわばりが影響します。
内診器具や検査手技による刺激と違和感
子宮頸がん検診では、まず「クスコ」と呼ばれる器具を腟に挿入して子宮頸部を広げます。クスコは金属製やプラスチック製のものがあり、先が開いて腟壁を広げる形状です。医師がゆっくりと腟入口から奥へクスコを差し込み、無理なく子宮頸部が見えるように調整します。挿入時には、腟壁や周囲の粘膜に器具が触れるため、一時的な違和感や軽い痛みを感じることがあります。
子宮頸部の細胞を採取する際には「ブラシ」や「ヘラ」といった専用器具を使います。ブラシは細い毛先で頸部をなぞるため、こすれる感覚がありますが、強い痛みを感じることは少ないです。ただ、普段あまり刺激を受けない部分のため、違和感やヒリヒリした感触を覚える方もいます。
器具の挿入や接触は短時間で終わることが多く、痛みは一過性とされますが、個人差があります。具体的なイメージを持つことで、緊張が少し和らぎやすくなります。
緊張や恐怖心による筋肉のこわばり
子宮頸がん検診で痛みを感じやすい要因の1つが、緊張や不安による身体の反応です。不安を感じると呼吸が浅くなりがちになり、無意識のうちに身体全体に力が入ってしまいます。
特に腟の周囲には骨盤底筋や腟括約筋といった筋肉があり、怖さや緊張が増すほどこれらの筋肉が硬くなってしまいがちです。筋肉が緊張してしまうと、クスコなどの器具の挿入がスムーズに行われず、強い抵抗感や痛みにつながりやすくなります。
心理的な要因と痛みには密接な関係があります。例えば、リラックスできているときは筋肉が柔らかくなり、痛みの感じ方も弱まります。逆に、「怖い」「早く終わってほしい」という思いが強いと、ちょっとした刺激でも痛みが増幅されることが知られています。
年齢や性経験の有無による痛みの差
年齢や性経験の有無は、子宮頸がん検診時の痛みの感じ方に影響します。若い女性や性行為未経験の方は、外陰部や腟入口周辺が解剖学的に狭いケースが多く、緊張なども相まって、器具の挿入時に違和感や痛みがあらわれやすいです。
ホルモンの状態も関係しています。女性ホルモンが安定している年齢では、腟周囲が柔軟になりやすいですが、閉経前後は粘膜が薄く、乾燥気味なため、刺激に敏感になるケースがあります。腟口の広がりや痛みの感じやすさには個人差があり、年齢や体質など他の要因も影響します。
検査の際には、そうした違いを医師に相談することで、痛み軽減の配慮ができる場合もあります。安心して受けられるように、自身の状況や心配を遠慮なく伝えましょう。
痛みを軽減する方法
痛みの不安を減らすためには、検査前後の工夫や医療側への相談が有効です。安心して検診を受けるためのヒントをまとめました。
検査前にできるリラックスの工夫
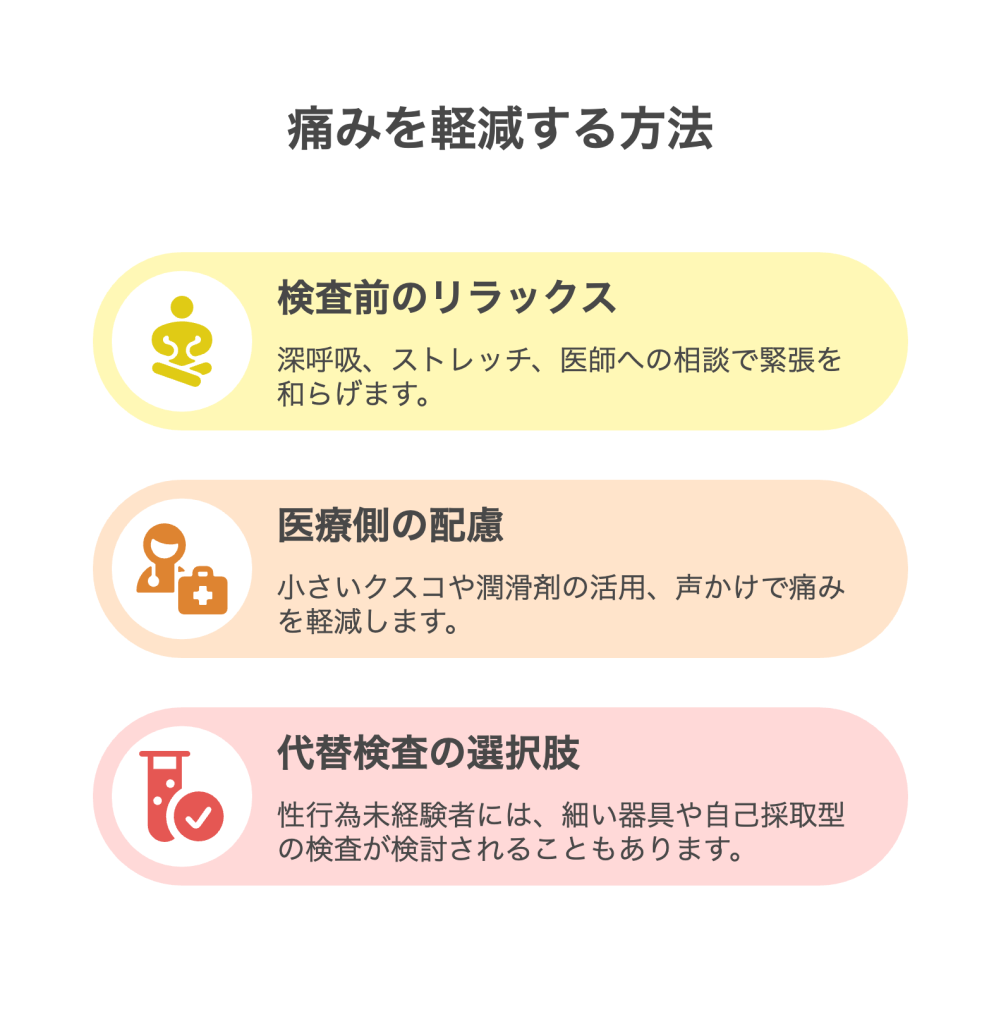
子宮頸がん検診の前に緊張を和らげるための工夫はいくつかあります。まず、深呼吸を意識して行うことで身体の力みを取りやすくなります。鼻からゆっくり息を吸い、口から細く長く吐き出す呼吸を繰り返すことで、気持ちが落ち着きます。
また、検査前に軽いストレッチや肩・首を回す運動、足の力を抜くこともおすすめです。骨盤底筋を柔軟に動かすことで、腟周囲の筋肉の緊張も解けやすくなります。
さらに、検査を担当する医師や看護師に痛みや不安について事前に相談しておくと、個人に合わせて配慮をしてもらえる場合があります。「初めてで不安です」「痛みが心配です」といった言葉は、医療側も丁寧に対応してくれるきっかけになります。自分に合うリラックス法をぜひ実践してみてください。
医療側の配慮や器具選択の工夫
医療現場では、患者さんの痛みや違和感を軽減するため様々な工夫が行われています。例えば、クスコには複数のサイズがあり、体格や腟の状態によってできるだけ小さいサイズを選択することが可能です。これにより、挿入時の負担が少なくなります。
潤滑剤を器具に塗布することも一般的です。潤滑剤は腟粘膜との摩擦を減らし、刺激や違和感を抑える役割があります。検査中に患者さんの様子を観察しながら声かけを行い、無理のないペースで進めるよう配慮する医療機関もあります。
痛みの不安や懸念がある場合は、受診前にクリニックへ相談することで、細やかな対応が期待できます。こうした医療現場の工夫により、多くの方が安心して検診を受けられています。
性行為未経験者への代替検査の選択肢
性行為未経験の方が強い不安を感じる場合は、細い器具や小さめのクスコの使用、潤滑剤の追加、体位の調整、十分な声かけなど、痛みに配慮した方法について医師に相談しましょう。地域や医療機関によっては自己採取型HPV検査など、代わりとなる検査が用意されている場合もあります。超音波検査は子宮や卵巣の状態把握に用いられることはありますが、子宮頸がん検診(細胞診やHPV検査)の代替にはなりません。この他にも問診や外陰部からの視診を重視した検診もクリニックによって導入されています。自分の身体的、あるいは精神的に負担の少ない検査方法が選べるので、医師への相談がとても大切です。希望や不安をしっかり伝えましょう。
痛みを感じたときの伝え方
子宮頸がん検診の際に痛みを感じたり、強い違和感を覚えたりした場合は、必ずその場で医師や看護師に伝えることが重要です。検査中に遠慮なく伝えることで、対応を検討してくれます。
痛みをがまんすると検査が不必要に苦痛なものになってしまうこともあります。患者さんからの声を受けて、医師は慎重に進めたり、必要に応じてより痛みを感じにくい方法に変更したりすることもあります。初めての方や性行為未経験の方は、検査前に相談しましょう。
痛みを感じること自体も恥ずかしいことではありませんので、勇気を持って伝えることが自分を守る第一歩です。
検査後に痛みや出血があったときの対応
検査後に痛みや出血が生じても、慌てずに経過を観察しましょう。必要な対応を知っておくことで安心につながります。
軽度の症状と経過観察の目安
子宮頸がん検診の後に、少量の出血が生じたり、腹部に軽い違和感が数日続いたりすることがあります。こうした症状は、検査時に細胞を採取する際に粘膜が刺激され、軽いすり傷のような状態になることであらわれます。
多くの場合、2~3日ほどで茶色いおりものとなり自然に治まります。その間は、医療機関から指示がある場合はそれに従いましょう。激しい運動や入浴を控えるよう助言されることがあります。ナプキンを使用し、清潔に保つことも大切です。
出血が止まれば問題ありませんが、発熱があったり、腹痛が起こったりしたら検査を受けた医療機関へ電話等で問い合わせましょう。
受診が必要なケース(大量出血・強い腹痛)
検査後に大量の出血や強い腹痛、発熱があらわれた場合は、できるだけ早く受診する必要があります。大量出血とは、通常の生理以上に出血が続いたり、短時間でナプキンがいっぱいになるほど出血したりする状態です。
強い腹痛や下腹部の違和感が続く場合も、迷わず医師に相談してください。ごくまれに子宮頸部や腟の粘膜に深い傷ができていたり、感染症が起きていたりすることで、こうした症状があらわれる可能性があります。
受診の目安は「発熱が見られる」「腹痛がある」「出血が続く(または増える)」などです。症状が重いと感じたときは、自己判断に頼らず、すぐに受診することで安全を確保できます。
子宮頸がん検診の必要性と安心材料
子宮頸がん検診の重要性と、検査を受けることで得られる安心材料について解説します。
なぜ定期検診が必要なのか
定期的に受診する意義として、早期発見により治療の選択肢が広がり、予後の改善が期待される点が挙げられます。子宮頸がんは初期段階で発見できれば、妊娠や出産への影響も少なくて済みます。
実際、日本では子宮頸がんを早期発見できた場合の完治率は90~100%と高く、定期検診によって予後が大きく改善することもデータから示されています。早めに異常を見つけて治療することで命を守れる可能性が高まり、生活の質の維持にもつながります。
若い女性や初めての人にとっての意義
子宮頸がん検診は若い女性や、未受診の方に大きな意義があります。早い段階での受診によって、将来の妊娠や出産を安心して迎えられる土台を作れます。
子宮頸がんは比較的若い年代でも発症することがあるため、定期検診で早期に異常を見つけることで、健康維持につながり、将来のライフプランへ前向きに進むことができます。
また、健康管理への自信を持つことで日常生活も明るくなります。検診をきっかけに、自分の身体を大切にする習慣を身につけていきましょう。
子宮頸がん検診の簡単な流れ
子宮頸がん検診の基本的な順序や内容を解説します。検査の流れを事前に知ることで、当日の不安が軽減するかもしれません。
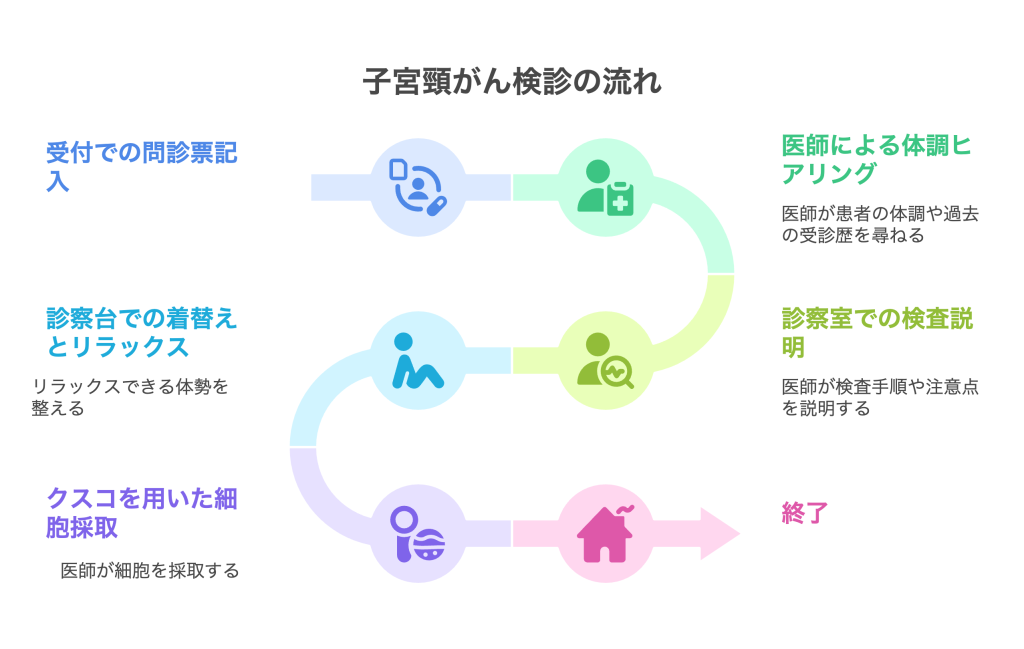
問診から内診までの順番
子宮頸がん検診では、まず受付で問診票を記入し、医師や看護師が体調や月経周期、過去の受診歴などを丁寧にヒアリングします。その後、診察室に呼ばれたら、担当医師や看護師が声かけをしながら検査の流れや注意点を説明します。
診察台では、必要に応じて専用の衣服に着替え、リラックスできる体勢を整えます。着替えが面倒な方はゆったりとしたスカートなどでの受診がおすすめです。医療機関によっては、医師が検査を進める際も「今から何をします」「痛みや違和感はありませんか」などと丁寧にコミュニケーションを行ってくれます。
検査の順序や内容がわかっていれば、当日の流れに安心して身を任せることができるでしょう。不安な点はその都度質問しても大丈夫ですので、遠慮なく伝えましょう。
細胞採取の方法と時間目安
子宮頸がん検診では、頸部の細胞を「ブラシ」や「ヘラ」と呼ばれる細い器具を使って採取します。医師がクスコを用いて腟を広げた後、専用ブラシで子宮頸部を軽くなぞり、細胞をこすり取るのが一般的な方法です。
この細胞採取自体の所要時間は数十秒から数分程度で終わります。痛みや違和感が強い場合も、すぐに医師が調整してくれるので時間が長引くことは少ないです。
ブラシやヘラでの採取は、ごく浅い表面だけをなぞるため、身体への負担は最小限です。
まとめ|痛みの不安に負けず受けるために
子宮頸がん検診には「痛みが生じるのでは」との不安がつきものですが、検査の仕組みや自分に合った対処法を知ることで、安心して受けることができます。内診器具の用途や検査の流れを具体的に理解し、リラックスするための工夫や医師への相談も活用しましょう。
性行為未経験の方は検査方法をはじめ、配慮について事前に医師へ相談できるため、検査前にその旨を伝えましょう。検査後に出血が続いたり、腹痛や発熱が見られたりしたら早めに医療機関へ相談することも大切です。
痛みよりも健康の未来を守ることが何より重要です。少しずつ知識を深め、不安に負けず、前向きな気持ちで検診へ臨みましょう。



