子宮頸がんについて知っておくべきことまとめ
 1
1
子宮頸がんとは?
子宮頸がんは、女性の子宮の入り口に位置する子宮頸部に発生するがんで、20歳代後半から増加し、特に30歳代から50歳代に多く発生します。がんは若いうちにはかかりにくいと思われがちですが、子宮頸がんは20歳代と若い年齢からかかりやすいがんであることを知っておく必要があります。
また子宮頸がんは主にヒトパピローマウイルス(HPV)の持続感染が原因です。そのためウイルス感染を予防することで『子宮頸がんは予防できるがん』と言われています。
一般的に性交渉によってHPVに感染しても、多くのケースでは感染は自然に消失しますが、持続感染すると子宮頸がんが発生するリスクが高まります。
子宮頸がんの初期段階では症状がほとんど現れないため、自覚症状が現れることなく進行していくという特徴があります。そのため定期的に検査をしなければ早期発見が難しいがんです。
子宮頸がんの原因
子宮頸がんは主にヒトパピローマウイルス(HPV)の持続感染によって引き起こされますが、HPVは100種類以上のタイプがあり、その中でも16型と18型が子宮頸がんの発症に関与しています。HPVは非常に一般的なウイルスで、性行為を通じて感染することが多く、多くの人が一度は感染する可能性があると言われています。ただし感染しても大抵の場合は自然にウイルスが排除され、がんに発展することは稀です。しかし一部の女性では感染が長く続き、がんのリスクが高まります。
喫煙、免疫力の低下も子宮頸がん発生のリスク要因として知られており、特にHPV感染とこれらの要因が重なると、子宮頸がんのリスクがさらに高まります。

子宮頸がんの症状
子宮頸がんは初期にはあまり症状が出ないのが特徴ですが、主な症状の一つは不正出血であり、特に性交後や月経以外の時期に出血が見られる場合は注意が必要です。また、月経の量が増えたり、期間が長引いたりすることも初期症状として考えられるでしょう。
さらに、骨盤痛や下腹部の痛み、性交時の痛み、異常なおりものの増加や独特の臭いが伴う場合もあります。また、病状が進行すると、排尿困難や下肢のむくみ、腰痛などの症状が現れることもあります。これらの症状が見られた際には、早めに医療機関を受診しましょう。

子宮頸がんの予防方法
子宮頸がんを予防するために、主要な原因であるヒトパピローマウイルス(HPV)感染を防ぐためのHPVワクチンの接種が推奨されています。HPVワクチンについての詳細は、後述します。
次に、定期的な検診による早期発見と適切な標準治療がとても重要です。
また、安全な性交渉を心掛けることも大切で、コンドームの使用は性感染症全般のリスクを下げるだけでなくHPV感染のリスクも減少させる効果がありますが、完全な予防方法でではないことも理解しておく必要があります。
さらに、喫煙は免疫機能の低下などを介して、HPV感染のリスクを高める可能性があるため、禁煙も重要な予防策です。

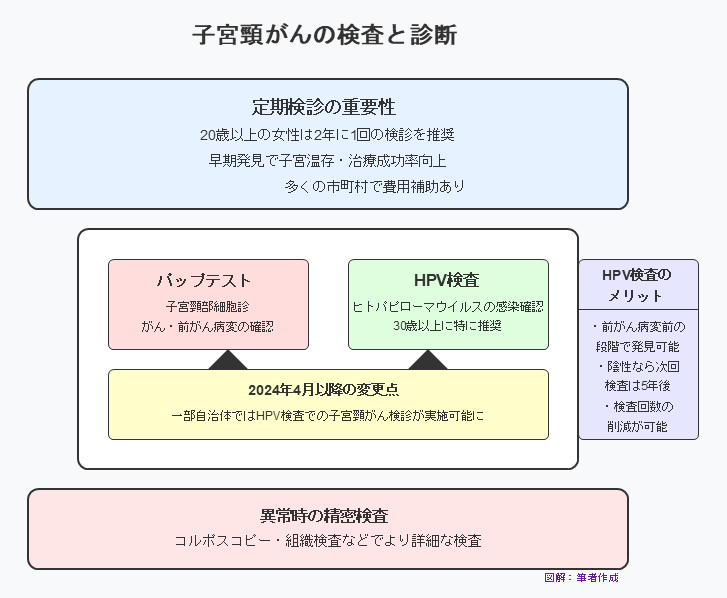
子宮頸がんの検査と診断
子宮頸がんは、前がん病変と呼ばれる段階で発見できれば子宮を温存できる可能性が高くなります。また当然早い段階で発見できた方が治療できる可能性も高まります。そのため早期発見が重要なポイントになります。
子宮頸がんの早期発見のために、20歳以上の女性は2年に1回、子宮頸がん検診を受けることが推奨されています。ほとんどの市町村で費用の補助があるため、定期的な検査を受けていない方は、まずはお住まいの自治体や産婦人科クリニックなどに問い合わせてみましょう。
子宮頸がんの主な検査方法には、パップテスト(子宮頸部細胞診)とHPV検査がありますが、どちらも子宮頚部の細胞を採取して検査します。
パップテストは、子宮頸部から細胞を採取し、がんや前がん病変の有無を確認する検査です。
HPV検査は、ヒトパピローマウイルスの感染を調べる検査で、30歳以上の女性には特に推奨されています。
これらの検査で万が一異常が見つかった場合には、コルポスコピーや組織検査が行われ、より詳細な検査が進められます。
これまでの子宮頸がん検診ではパップテストが行われてきましたが、2024年4月以降一部の自治体ではHPV検査で子宮頸がん検診を実施することができるようになりました。
HPV検査での子宮頸がん検診のメリットは、前がん病変より前のHPV感染の段階で子宮頸がんになるリスクの高い方を発見でき、その後に定期的に検査をすれば、より早い段階で子宮頸がんを発見することができる点です。またHPV検査が陰性の場合は、次の検査が5年後でよいため、検査の回数を減らせるメリットもあります。
子宮頸がんの治療法
子宮頸がんの治療法は、がんの進行度や患者の健康状態によって異なります。
がんを前がん病変などの初期の段階で発見できた場合には、円錐切除術など子宮を温存したまま、がん組織を切除することで治癒を目指します。
がんが進行した状態で発見された場合は、手術が可能な段階であれば広汎子宮全摘出術など、より広範囲を切除する手術が行われます。また、放射線療法や化学療法も一般的な治療法です。放射線療法はがん細胞を破壊するために放射線を使用し、化学療法は薬剤でがん細胞の増殖を抑えます。これらの治療法は単独で行われることもあれば、組み合わせて行われることもあります。
最近では、がん細胞に特異的に作用し、体への負担を軽減する効果が期待される免疫療法や標的療法といった最新の治療法も注目されています。ただし、保険適応になっていない治療法は効果や安全性、費用などの面で問題があるものも含まれていますので、あくまで保険適応のある標準治療を受けることが重要です。また、患者の年齢や希望に応じて、治療法の選択は慎重に行われますので、医師と相談し最適な治療法を選択することが大切です。

HPVワクチンについて
HPVワクチンは、ヒトパピローマウイルス(HPV)感染を防ぐことができるワクチンです。子宮頸がんの主な原因であるHPVは性交渉で感染するため、ワクチンの接種は通常、思春期の若者を対象に行われ、性行為を始める前に接種することで最大の効果が期待されます。HPVワクチンはその安全性の高さから、多くの国で推奨されています。
日本においても小学校6年生から高校1年生の年齢に相当する女性が定期予防接種の対象になっています。また、定期予防接種のタイミングでの接種を逃した方にも公費で接種を受けられる措置がありますので厚生労働省のホームページなどで最新情報を得るようにしましょう。HPVワクチンの種類や標準的な接種スケジュールについても掲載されています。(参考文献:厚生労働省ホームページ:予防接種情報>ヒトパピローマウイルス感染症~子宮頸がんとHPVワクチン)

HPVワクチンの副反応
HPVワクチンは接種が推奨される一方で、一部に副反応が出る症例も報告されています。
一般的に見られる副反応としては、接種部位の痛みや腫れ、発熱、頭痛、そして疲労感が挙げられます。これらの症状は通常、数日以内に自然に回復することが多いですが、まれにアレルギー反応や神経系の異常が起こることも報告されています。
ワクチンの有効性や安全性に関する研究は継続され、新しい知見が随時更新されています。したがって、医療機関や公的機関から提供される情報を定期的に確認するようにしましょう。
子宮頸がんに関する最新の情報:免疫療法の進展
2018年に日本人の本庶佑氏がノーベル医学生理学賞を受賞しました。その受賞理由であるPD-1という分子の発見が基となり開発されたPD-1阻害薬は免疫を高める免疫チェックポイント阻害剤のひとつで、免疫抑制を解除することで抗がん作用を示す薬です。
近年、子宮頸がんの治療においてもこのPD-1阻害薬の有効性が注目されており、PD-1阻害薬のひとつであるペムブロリズマブ(キイトルーダ®)は、進行または再発の子宮頸がんへの使用が承認されました。また、キイトルーダ®は、婦人科領域では子宮頸体癌や一部の乳がんにも保険適応があります。
婦人科での定期子宮頸がん検診の重要性
婦人科での子宮頸がん検診は、早期発見と治療の鍵となります。特に子宮頸がんは20歳代から増加するがんですので、思春期などの早い段階から信頼できる産婦人科医をみつけて、定期的に検診や健康相談をできる環境を整えておくことを強くお勧めします。
産婦人科を受診しやすいように、清潔でおしゃれなクリニックにするよう工夫したり、ささいな体の悩みでも相談できるように受診のハードルを下げる工夫をしている産婦人科の先生もいらっしゃいます。
また、中高生の段階から正しい性教育を受けて病気の予防を進めようと精力的に活動している先生方もいます。そのような先生方が所属している学会、たとえば日本産婦人科学会や日本思春期学会、日本女性医学会などでは定期的に学術的な根拠のある最新情報を提供していますので、ぜひ参考にしてみてください。(参考文献:日本産婦人科学会ホームページ、日本思春期学会ホームページ、日本女性医学会ホームページ)

子宮頸がんと妊娠・出産の関連性
子宮頸がんは若い年齢から発生が増加するため、妊娠や出産との関連性が大きいことも特徴です。前述のとおり、前がん病変の段階など早い段階で発見できれば、子宮の一部だけを摘出する円錐切除術などが選択でき、妊娠の可能性を残すことができます。
一方で、妊娠中に子宮頸がんが発見された場合には、限られた治療オプションの中で母体と胎児の健康を守るための最善策が講じられます。妊娠の可能性がある場合は子宮頸がん検診を行う先生に事前にそのことを必ず伝えるようにしてください。
まとめ
子宮頸がんは、20歳代から増加するがんであることや性交渉によるヒトパピローマウイルス(HPV)感染が主な原因であることが特徴です。子宮を温存できる治療が選択可能な前がん病変などの初期の段階では自覚症状がないことも多いため、HPVワクチン接種による予防と20歳以降は2年に1回の定期的な検診が重要です。
できるだけ若いうちに信頼できる産婦人科の先生をみつけて、相談や検査をしやすい環境を整えることをお勧めします。
これからも健康に関する正しい知識を身につけて、自分や家族の健康を守りましょう。
編集部までご連絡いただけますと幸いです。
ご意見はこちら
スマホでかんたんスマートに。
子宮/卵巣の異変を調べてみませんか?

・日本医師会 認定産業医
・日本内科学会 認定内科医
・日本神経学会 神経内科専門医・指導医
2003年奈良県立医科大学卒
名古屋大学大学院で博士号取得
これまでトヨタ記念病院、名古屋大学病院などで臨床、教育、研究に従事。2年半のトロント小児病院でのポスドク後、現在は臨床医として内科診療に携わる一方で複数の企業で産業医として働き盛り世代の病気の予防に力を入れている。また2022年に独立し、創薬支援のための難病患者データベースの構築や若手医療従事者の教育を支援する活動を行っている。

