隠れ(かくれ)脳梗塞とは? 無症候性の脳梗塞が持つリスクや、日常生活でできる予防をご紹介!
脳梗塞の中には、症状が体に出ない「隠れ脳梗塞」(無症候性脳梗塞)と呼ばれるものがあります。この無症候性の脳梗塞は、果たしてリスクがまったくないものなのでしょうか? この隠れ脳梗塞が持つ、危険性などについて解説いたします。脳ドックの
症状ガイド
INDEX
- 脳萎縮
(のういしゅく) -
脳が縮んで体積が減少した状態です。
個人差はありますが、加齢によっても脳萎縮は起こります。
一般には30歳くらいから脳の萎縮が始まり、60歳になると検査の写真を見比べたときに明らかに縮んでいることが見てとれます。脳の神経細胞は脳血管から栄養が送られていますが、加齢とともに動脈は硬化していき、小さな血管が詰まります。
この結果、神経細胞には栄養が送られなくなり、次第に神経細胞が減っていきます。
こうした加齢による脳機能の低下で、物忘れの増加、計算能力の低下、ひどい場合は痴呆症などが起こります。異常な脳萎縮が起きる原因
◇ 軽度のもの- アルコールや薬物中毒
- 過度のダイエット
- ストレス
- 姿勢が悪い状態を継続することによる血行不良
◇ 脳萎縮が見られる代表的な脳疾患- アルツハイマー病
- 前頭側頭型認知症
- レビー小体病
現代の医療では、萎縮した脳をもとに戻すことはできません。
加齢のペースよりも脳萎縮が進んでいる場合には、原因を突き止めて生活習慣改善などで予防をしていくことが必要です。 - 脳梗塞
(のうこうそく) -
脳の血管が細くなったり、血管に血栓が詰まったりして、脳に酸素や栄養が行き届かずに脳細胞が障害を受ける病気です。
日本国内では、寝たきりになる原因の第1位が脳卒中ですが、脳梗塞は脳卒中の約4分の3を占めているとも言われます。表1 脳梗塞の種類
種類 説明 ラクナ梗塞 ラクナ梗塞は脳の太い血管から分岐している細い血管が詰まることで発生。
脳の深い部分に血液を送ることができず、脳細胞(15ミリ未満であることが多い)の壊死につながります。アテローム
血栓性脳梗塞脳の中でも中大動脈と呼ばれる、直径が5ミリから8ミリの太い動脈が詰まることによって起こります。
太い動脈が詰まると、影響範囲が大きくなることが多いため、重症化しやすいのが特徴。心原性
脳塞栓症脳以外の場所から血栓が移動して、脳の太い動脈が詰まるタイプの脳梗塞です。
重症化しやすいのが特徴。
日中の活動時に起こることが多く、突発的に症状が出てから短時間で症状が悪化します。ラクナ梗塞は、自覚症状がなくMRI検査で初めて発見されることがあります。
いわゆる「かくれ脳梗塞」や「無症候性脳梗塞」と呼ばれるものです。
かくれ脳梗塞は、正常でも高齢者の約10%に認められますが、かくれ脳梗塞を持っている方は持っていない方と比べて3~4 倍大きな発作(脳卒中)を起こしやすいと言われています。脳梗塞の所見があった場合、過去の痕跡を示す緊急度の低い「陳旧性」から、新しく発生した緊急度の高い「急性」まで重症度はさまざまです。
緊急性については専門医の総合的な判断(総合判定)に従ってください。脳梗塞を予防するためには、高血圧、喫煙、糖尿病、脂質異常症、不整脈、心臓病、生活習慣病などへの対策が必要です。
特に高血圧の管理を徹底することが重要です。
- 大脳白質病変
(だいのうはくしつびょうへん) -
脳血管の動脈硬化で引き起こされる、大脳内部の病変のこと。
脳梗塞とまでは言えないですが、血のめぐりが悪くなっている状態です。
症状が進行すると塊になって見え、年齢とともに発見されやすくなります。
加齢現象としても起こりますが、進行が進むと脳卒中や認知症になりやすくなると言われています。
最大の要因は高血圧。
またメタボリック症候群、痛風、心臓病、腎臓病なども関連すると言われています。
白質病変は大きく2種類。- 脳室周囲白質病変(PVH)
- 深部皮質下白質病変(DSWMH)
どちらも、グレード0(病変なし)からグレードⅣ(重度)までで評価されます。
グレードⅠからグレードⅢにかけては、「未病」と呼ばれる病気に向かっている状態です。
この期間に高血圧管理及び生活習慣管理を行うことが、グレードⅣへ症状を進行させないために重要です。
脳室周囲白質病変(PVH)は、遂行機能の低下が関連していると言われています。
(※遂行機能・・・目標を決め、計画を作り、効果的に行動をするときに使う機能)
スマート脳ドックの検査結果では「側脳室周囲高信号(PVH)」の項目が該当します。
PVH:Periventricular(脳室周囲の) Hyperintensity(高信号)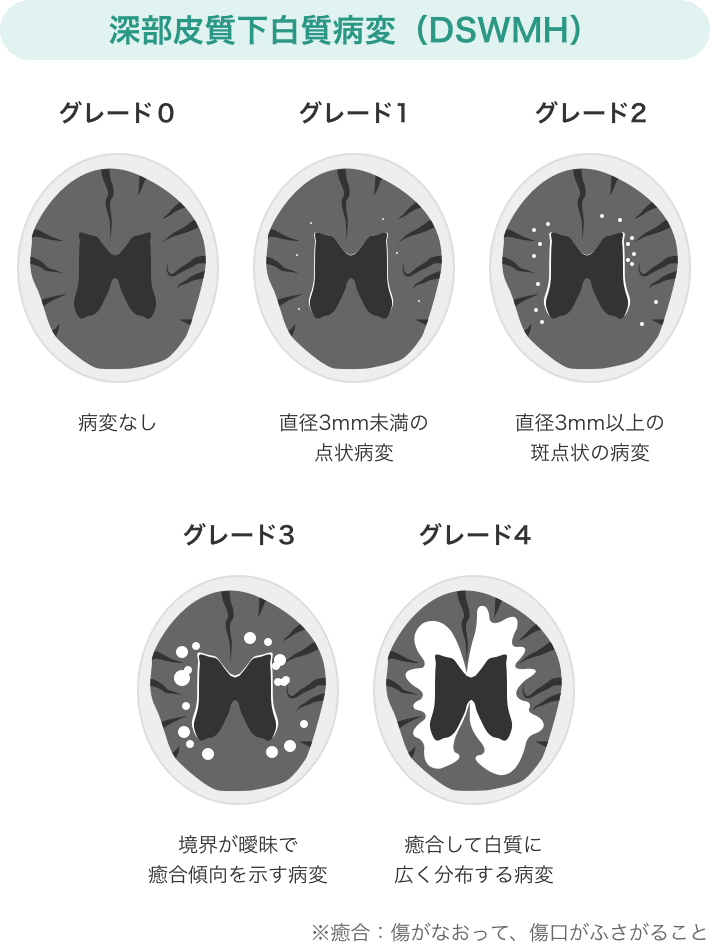
深部皮質下白質病変(DSWMH)は、認知機能の低下が関連していると言われています。
(※認知機能・・・理解、判断、論理などの知的な機能)
スマート脳ドックの検査結果では「白質病変」の項目が該当します。
DSWMH:Deep Subcortical (深皮質下)White Matter(白質) Hyperintensity(高信号)
大脳白質病変ってなに? 病変の仕組みや、種類・グレードについて解説
大脳白質病変は、グレードが進行すると、重大な脳疾患につながると言われています。しかし加齢によっても起こる変化なので、症状が出ているからといって、必ずしも怯える必要はありません。この記事を読んでいただくと、大脳白質病変の仕組みや、健康にどんなリスクがあるか、またグレード(症状の進行度)についても理解することができます。 - 血管周囲腔拡大
(けっかんしゅういくうかくだい) -
脳と血管の間に自然に隙間ができて、そこに血液成分や髄液などの水分が溜まっている状態です。脳萎縮などの老化現象に伴って起こるもので、無症状のことが多いです。
画像診断をすると、無症候性脳梗塞(隠れ脳梗塞)とも見かけが似ているため、識別が難しくなることもあります。
発見しても治療自体は必要ないことが多いですが、無症候性脳梗塞と同様に脳卒中の発症と関連が深いとされています。
血管周囲腔拡大の進行を止めるためには、脳卒中の危険因子となる高血圧・糖尿病・脂質異常症への対応が必要。
症状の進行度を示すグレード(grade)は、下記に示す通りです。表1 血管周囲腔拡大(基底核)
進行度 確認できる
血管周囲腔の数グレード0 なし グレード1 1-5個 グレード2 6-10個 グレード3 11個以上 表2 血管周囲腔拡大(皮髄境界下)
進行度 確認できる
血管周囲腔の数グレード0 なし グレード1 10個未満 グレード2 10-20個 グレード3 21-40個 グレード4 41個以上 もっとも進行が進んだグレードであっても、すぐに治療が必要と判断される訳ではありません。
ただ、大きな血管周囲腔拡大が確認できる場合など、医師によって「異常あり」と判断された場合には、治療が必要となることもあります。 - 脳微小出血
(のうびしょうしゅっけつ) -
脳内のごく細い血管が破れて、ほんのわずかに漏れでた出血の痕跡のことを指します。
特殊なMRI撮影によって検出が可能。
病的な意義についてはまだまだ不明な点が多いですが、多発していくと認知機能の低下と関連するとも言われていますので、注意が必要です。また、脳卒中の極めて強い危険因子とも言われています。
脳卒中の予防には、血圧コントロールが最も重要になります。 - 脳出血
(のうしゅっけつ) -
脳のMRI検査やCT検査を行うと、無症状あるいは軽症の脳出血が脳実質内に見つかることがあります。
小さな出血は一般的に無症状または軽症です。比較的大きな出血でも、出血した部位によっては軽症のことがあります。症状経過や画像所見によって、①最近のもの(急性/亜急性期脳出血)と②古いもの(陳旧性脳出血)に区別されます。
所見 説明 急性/亜急性期脳出血
(新しい)最近発生した脳出血です。再出血(出血の増大)や脳の腫れで症状が悪化するものがあります。
そのため、専門医療機関(脳神経外科、脳卒中科など)を早めに受診し、精査や治療を受けることが望ましいです。
緊急性が高い場合は検査当日に受診していただく場合もあります。
軽症の脳出血は、内科的治療が行われ、通常外科的治療(手術)は必要ありません。陳旧性脳出血
(古い)過去に脳出血が発生し、出血が吸収された後に残る痕跡(傷跡)のことです。
過去の検査で脳出血を診断されている場合が多いですが、脳ドックで初めて診断されることも少なくありません。脳ドックで初めて診断された場合は、いつ出血したのかはっきりしないものもあります。脳出血の原因としては、高血圧が最も多いです。高血圧性脳出血は、脳実質内の細い血管が高血圧や動脈硬化で脆くなり、破れて起こります。
脳出血は再発予防が重要です。脳出血を起こしたことがある方は、そうでない方と比べて再び脳出血を起こす可能性が高いです。
高血圧や糖尿病などの生活習慣病の治療や生活習慣(喫煙、飲酒、運動、食生活)の見直し・改善が必要です。高血圧以外の脳出血の原因として、脳の血管の病気や脳腫瘍なども考えられます。
出血の原因によっては、脳出血再発予防として外科的治療が必要なことがあります。
出血の部位や性状が典型的でない場合は、専門医療機関で出血原因の精査をお勧めすることになります。 - 脳腫瘍および腫瘍性病変
(のうしゅようおよびしゅようせいびょうへん) -
脳腫瘍には大きく、脳内部からできた「脳実質内腫瘍」と、脳の周囲でできた「脳実質外腫瘍」に分けられます。
脳実質内腫瘍は、神経膠腫(しんけいこうしゅ;グリオーマ)とも呼ばれています。
成人の神経膠腫は、悪性度の高いものが多いです。
短時間での進行が予想されますので、早期の確定診断と治療の可否を検討する必要があります。脳ドックでは神経膠腫はほとんど見つからず、発見される多くの脳腫瘍が脳実質外腫瘍です。
代表的な主要としては「骨膜種(こつまくしゅ)」「神経鞘腫(しんけいしょうしゅ)」「下垂体腫瘍(かすいたいしゅよう)」など。これらはほとんど良性であり、一部の例外を除いて経過観察になります。
しかし判断に際して、専門医による評価のうえ、個々の事情に応じて治療法を検討する必要があります。また「くも膜嚢胞(くもまくのうほう)」「コロイド嚢胞(ころいどのうほう)」「松果体嚢胞(しょうかたいのうほう)」などの、嚢胞性腫瘍がしばしば見つかります。
これらの病変では当初6ヶ月ごとに2回、以後は年1回のMRI検査による経過観察が良いとされています。
脳腫瘍に初期症状はあるの? 頭痛、嘔吐、意識障害などには注意が必要です!
脳腫瘍は多くが良性のものですが、がんが転移したものや、神経膠腫(グリオーマ)と呼ばれるものは、悪性である確率が高いです。脳にできる腫瘍の分類や、体に出る症状、診断や治療について、この記事では詳しくご説明いたします。 - 脳動脈瘤
(のうどうみゃくりゅう) -
脳動脈の壁の一部分が瘤(こぶ)状に膨らんだ状態です。
瘤が破けるとクモ膜下出血になりますが、動脈瘤はすべてが破裂するわけではありません。
一般には人口の2~6%が脳動脈瘤を持っていると言われています。
動脈瘤の自然経過は、ひとりひとり異なっています。
この動脈瘤がどのくらいの確率で、どんなときに破けるかを知ることはできません。しかし多くの研究結果により、動脈瘤の大きさや形状、また発生部位などから、動脈瘤の破裂する確率を推定できるようになりました。
推測される破裂率が低ければ治療の必要はなく経過観察になりますが、原則として脳動脈瘤が見つかった方には専門の医療機関を紹介いたします。動脈瘤の自然歴(※1)、治癒適応、治療方法、治療合併症などについて専門医とご相談ください。
治癒の可否および方針は、インフォームドコンセント(※2)を経て、決定されなければなりません。治療を行わずに経過観察をする場合には、半年から1年ごとの画像検査を推奨。
経過観察にて、もし動脈瘤の増大や形状変化が明らかとなった場合は、治療に関して再度評価を行うことが必要です。
動脈瘤の拡大や破裂には、高血圧、過度なアルコール摂取、禁煙などが関与すると言われています。
喫煙や大量の飲酒を避けて、高血圧の治療をすることが必要です。※1)病気を放っておいたときにどうなったか、疾病の経過のこと
※2)医師と患者間で充分な情報を得た上での合意
未破裂脳動脈瘤とは? くも膜下出血を起こす危険がどのくらいあるかを知りましょう!
脳動脈瘤とは脳の動脈にできた瘤(こぶ)です。血流が勢いよく流れている動脈の分かれ目などに瘤はできやすく、まれに破裂することでくも膜下腔で出血が起こります。そんな脳動脈瘤ですが、脳ドックで見つかったすべての瘤に処置が必要なわけではありません。記事の中ではどんな脳動脈瘤に処置の必要があるのか、などについてご説明いたします。 - 脳動脈解離
(のうどうみゃくかいり) -
動脈解離とは、血管を構成している膜が裂けてしまうことです。
脳動脈が裂けると、激しい頭痛を引き起こします。
裂け目が広がると動脈を詰まらせて脳梗塞を起こすこともありますし、血管の壁が瘤(こぶ)状に膨らんで、動脈瘤を形成することにもつながります。動脈解離が原因となった動脈瘤は「解離性動脈瘤」と呼ばれますが、この動脈瘤はとても破れやすく、クモ膜下出血を引き起こします。
通常の脳動脈瘤とは異なり再出血を起こしやすいため、緊急の外科的治療が必要となります。近年ではMRI・MRAなどの発達によって、比較的若い年齢の脳梗塞の原因として、未破裂の状態で見つかるケースが増えています。
脳動脈解離は、脳の後方を走行する椎骨(ついこつ)動脈に多く発生。
椎骨動脈解離は、動脈硬化などの危険因子を持たない若い方に多いです。
原因はよくわかっていませんが、カイロプラクティックや頸部の伸展・捻転を伴うスポーツや外傷が契機になることがあります。
解離が起こって間もない急性期の場合、短時間のうちに解離の進展が起こりやすいため、発見された方は早期に専門の医療を受診する必要があります。
脳動脈解離(椎骨動脈乖離)ってなに? 原因、症状などについて解説いたします!
脳動脈解離は、40代〜50代の男性に多くみられます。原因は不明のこともありますが、外傷や首を過度に曲げた場合にも起こります。脳動脈解離は場合によっては、くも膜下出血や脳梗塞のリスクとなるため、手術が必要になることもあります。では、記事の中で詳しくみていきましょう。 - 脳血管の蛇行・屈曲
(のうけっかんのだこう・くっきょく) -
脳動脈の走行には個人差があるため、血管の蛇行・屈曲がかならずしも異常というわけではありません。
またMRAは乱流(※1)などの影響により、蛇行・屈曲の程度を誇張する傾向にあります。
しかしながら蛇行・屈曲が顕著な場合、それだけ脳動脈内の血管抵抗が大きいことになり、脳動脈硬化症の可能性があります。
特に精密検査や治療の必要はありませんが、動脈硬化の促進因子である「高脂肪症」「高血圧」「糖尿病」などの管理と治療を進めることが大切。
なお、年に一度の頭部MRI・MRA検査が勧められます。※1)血液が動脈の中を不規則に絶えず変動して流れていること
- 血管狭窄・閉塞
(けっかんきょうさく・へいそく) -
MRI (MRA) 検査が普及する以前では、脳梗塞になって初めて診断されましたが、最近では症状のない状態でも見つかるようになりました。
ただしMRAでは、乱流などの影響によって狭窄(※1)の程度が誇張される傾向にあります。動脈硬化が主な原因ですが、もやもや病のような稀な病気が潜んでいることもあります。
血管の有意な狭窄や閉塞が認められた方では、脳梗塞が引き起こされる危険が高いと考えられますので、専門医による評価のうえ、個々の事情に応じて治療法を検討する必要があります。
また、心臓病や閉塞性動脈硬化症など末梢動脈疾患を合併していることが多く、これらの病気との関連に注意して検査を進める必要があります。
禁煙、節酒をはじめ、高血圧、脂質異常症、糖尿病などの危険因子を厳格に管理、治療しなければなりません。※1)すぼまって狭くなっていること
参照
脳ドックのガイドライン2014
脳卒中治療ガイドライン2015